فناوری اطلاعات سلامت
فناوری اطلاعات سلامت (به انگلیسی: Health Information Technology یا HIT) استفاده از فناوری اطلاعات برای سلامت و مراقبتهای بهداشتی است، شامل مدیریت اطلاعات سلامت در تمام سیستمهای کامپیوتری و تبادل امن اطلاعات سلامت بین مصرفکنندگان، تأمینکنندگان، پرداختکنندگان و مانیتورهای کیفی است. براساس یک گزارش مستند در سال ۲۰۰۸ در یکسری مطالعههای انجام شده در چهار مکان ارائه دهنده مراقبتهای سرپایی، سه مرکز پزشکی در ایالات متحده و یک مرکز در هلند، کاربرد گزارشهای الکترونیکی سلامت (EHR) به عنوان امیدبخشترین ابزار برای بهبود کیفیت کلی، ایمنی و کارآمدی سیستم تحویل سلامت، مشاهده شدهاست.[1] براساس یک گزارش توسط آژانس تحقیقات و کیفیت مراقبتهای سلامت در سال ۲۰۰۶، استفاده گسترده و مداوم از فناوری اطلاعات سلامت نتایج زیر را دربر خواهد داشت:[2]
- بهبود کیفیت یا اثربخشی مراقبت بهداشتی
- افزایش بهرهوری یا کارآمدی مراقبت بهداشتی
- پیشگیری از خطاهای پزشکی و افزایش دقت مراقبت بهداشتی و صحت رویه
- کاهش هزینههای مراقبت
- افزایش راندمان اداری و فرایندهای کار بهداشت و درمان
- کاهش کاغذبازی و زمان کاری بیهوده و بینتیجه
- گسترش ارتباطات انفورماتیک سلامت در میان متخصصان مراقبتهای بهداشتی در زمان واقع
- گسترش دسترسی به مراقبتهای مقرون به صرفه
چارچوب قانونی مبتنی بر ریسک برای فناوری اطلاعات سلامت در ۴ سپتامبر ۲۰۱۳: کمیته سیاست فناوری اطلاعات سلامت (HITPC)، پیشنهادهایی از کارگروه سند ایمنی و نوآوری سازمان غذا و دارو (FDASIA) را برای یک چارچوب قانونی مبتنی بر ریسک برای تکنولوژی اطلاعات سلامت، پذیرفته و تأیید کردهاست.[3]سازمان غذا و دارو (FDA)، اداره هماهنگکننده ملی فناوری اطلاعات سلامت (ONC) و کمیسیون ارتباطات فدرال (FCC)، کارگروه FDASIA کمیتهٔ HITPC را برای فراهم نمودن ورودی سهامداران به یک گزارش در مورد یک چارچوب قانونی مبتنی بر ریسک که، مطابق با بخش ۶۱۸ FDASIA، ایمنی و نوآوری را افزایش داده و نسخهبرداری نظارتی را کاهش میدهد، شروع کردند. این شرط، وزیر بهداشت و خدمات انسانی (HHS) را قادر ساخت که کارگروهی برای دستیابی به ورود گسترده سهامداران از تمام طیفهای مراقبت بهداشت، فناوری اطلاعات، بیماران و نوآوری تشکیل دهد. FDA, ONC و FCC بهطور فعال در این مباحثات با سهامداران از تمام طیفهای مراقبت بهداشت، IT، بیماران و نوآوری، شرکت کردند.
شیوههای انفورماتیک خوب (GIP)، در راستای چارچوب قانونی مبتنی بر ریسک FDA برای فناوری اطلاعات سلامت است. توسعهٔ GIP در سال ۲۰۰۴ با توسعهٔ راهنمای تکنیکی IT مبتنی بر ریسک آغاز شد. امروزه بررسی دقیق GIP و ماژولهای منتشر شده بهطور گسترده به عنوان یک ابزار برای آموزش متخصصان فناوری اطلاعات سلامت استفاده میشود.
HIT سازگار، مراقبتهای شخصی بیمار را افزایش میدهد و همچنین میتواند منفعتهایی در بهداشت عمومی ایجاد کند، مانند:
- تشخیص زودهنگام شیوع بیماریهای مسری در سراسر کشور
- ردیابی پیشرفته مدیریت بیماریهای مزمن
- ارزیابی مراقبت بهداشت مبتنی بر ارزش فعال شده توسط مجموعهای از اطلاعات قیمت و کیفیت کمتر شناسایی شده که میتوانند مقایسه شوند
با توجه به مقالهای که در مجله بینالمللی انفورماتیک پزشکی چاپ شده، اشتراک اطلاعات سلامت بین بیماران و ارائهدهندگان، به تشخیص بهتر و مراقبت بهتر بیمار از خود کمک میکند و همچنین بیماران اطلاعات بیشتری دربارهٔ بهداشت و سلامت خود به دست میآورند. استفاده از گزارشهای پزشکی الکترونیکی (EMR) هنوز اندک است، اما در مراقبتهای اولیه در کانادا، آمریکا و بریتانیا در حال افزایش است. اطلاعات مراقبت بهداشت در EMRها منایع مهم اطلاعاتی برای تحقیقات بالینی و پرسشهای خط مشی میباشند. حریم خصوصی اطلاعات سلامت (HIP) و امنیت آن یک دغدغه بزرگ برای بیماران و ارائه دهندگان میباشد. مطالعات در اروپا در ارزیابی اطلاعات سلامت الکترونیک، یک تهدید برای گزارشهای پزشکی الکترونیک و تبادل اطلاعات شخصی ایجاد میکند. بعلاوه، قابلیت ردیابی نرمافزارها این امکان را برای بیمارستانها فراهم میکند تا اطلاعات دقیق دربارهٔ آمادهسازیها به دست آورده و پایگاه دادهای از هر روش درمانی که میتواند برای اهداف پژوهشی استفاده شود، ایجاد کند.[4]
ایدهها و تعریفها
فناوری اطلاعات سلامت (HIT) عبارت است «کاربرد اطلاعات پردازشی شامل هم سختافزار و هم نرمافزار کامپیوتر که با ذخیرهسازی، بازیابی، به اشتراک گذاری و استفاده از اطلاعات مراقبت سلامت، داده و دانش برای ارتباطات و تصمیمگیری سروکار دارد.»[5]تکنولوژی یک مفهوم گسترده است که با کاربرد گونهها و دانش ابزارها، صنایع دستی و چگونگی اثرگذاری آن بر توانایی گونهها در کنترل و سازگاری با محیطشان، سر و کار دارد. به هر حال، ارائه یک تعریف دقیق، دشوار است؛ تکنولوژی میتواند به اشیا مادی مورد استفاده بشر اشاره کند، مانند ماشینها، سختافزار یا وسایل، و همچنین میتواند شامل موضوعات گستردهتر، شامل سیستمها، روشهای سازماندهی و تکنیکها، شود. برای HIT، تکنولوژی، کامپیوترها و ویژگیهای ارتباطات را که میتوانند برای ساختن سیستمهایی برای جابجایی اطلاعات سلامت، شبکه بندی شود، ارائه میکند. همچنان، انفورماتیک یک جنبه جدایی ناپذیر HIT است.
انفورماتیک به علم اطلاعات برمی گردد، کاربرد پردازش اطلاعات، و مهندسی سیستمهای اطلاعاتی است. انفورماتیک زمینه ساز تحقیقات دانشگاهی و استفادهٔ متخصص از محاسبه و تکنولوژی ارتباطات در مراقبت بهداشت، آموزش بهداشت و تحقیقات زیست پزشکی میباشد. انفورماتیک سلامت به وجه مشترک علم اطلاعات، علوم کامپیوتر و مراقبت بهداشت اشاره دارد. انفورماتیک سلامت، کاربرد و اشتراک اطلاعات را در صنعت مراقبت بهداشت با کمک از علوم کامپیوتر، ریاضیات و روانشناسی، توضیح میدهد و با منابع، دستگاهها و روشهای مورد نیاز برای بهینهسازی کسب، ذخیرهسازی، بازیابی و استفاده از اطلاعات در بهداشت و زیست پزشکی سر و کار دارد. ابزارهای انفورماتیک سلامت نه تنها شامل کامپیوترها میشوند، بلکه شامل دستورالعملهای بالینی، اصطلاحات پزشکی رسمی و سیستمهای اطلاعات و ارتباطات نیز میشود. انفورماتیک پزشکی، انفورماتیک پرستاری، انفورماتیک بهداشت عمومی، انفورماتیک داروسازی، و بیوانفورماتیک ترجمهای، رشتههای فرعی هستند که انفورماتیک سلامت را از دیدگاههای مختلف تخصصی بیان میکنند.[6]فرایندها و افراد مورد توجه و مطالعه، متغیرهای اصلی هستند.
پیادهسازی
دستور مؤسسه پزشکی به استفاده از سیستمهای نسخهنویسی الکترونیکی در تمام سازمانهای بهداشت و درمان تا سال ۲۰۱۰، ضرورت تسریع در پذیرش سیستمهای CPOE را توسط بیمارستانهای ایالت متحده افزایش داد. در سال ۲۰۰۴، رئیسجمهور بوش یک دستور اجرایی تحت عنوان «برنامه تکنولوژی اطلاعات سلامت رئیس جمهور» را امضا کرد که یک برنامه ده ساله را برای توسعه و پیادهسازی سیستمهای گزارش پزشکی الکترونیکی در سراسر ایالات متحده به منظور بهبود بازدهی و امنیت مراقبت، مقرر مینمود.
طبق مطالعهای توسط RAND Health، در صورتی که سیستم مراقبت بهداشت آمریکا بهطور گسترده تکنولوژی اطلاعات سلامت را میپذیرفت، میتوانست سالانه بیش از ۸۱ بیلیون دلار ذخیره کند، عوارض جانبی مراقبتهای بهداشتی را کاهش دهد و کیفیت مراقبت را بهبود بخشد.[7]
سند بازیابی و سرمایهگذاری مجدد آمریکا، که در سال ۲۰۰۹ تحت وزارت دولت اوباما قانونی شد، ۱۹ بیلیون دلار را به منظور تشویق بیمارستانها برای تغییر از گزارشهای پزشکی کاغذی به الکترونیکی فراهم نمود. استفاده معنیدار، به عنوان بخشی از تکنولوژی اطلاعات سلامت برای مراقبت اقتصادی و بالینی (HITECH)در سال ۲۰۰۹، هزینه تشویقی بیش از ۲۰ بیلیون دلار برای پیادهسازی فقط HIT بود و نشانههای بیشتری از اجماع نظر در حال رشد دربارهٔ اثر سودمند بالقوهٔ HIT فراهم نمود. سند بازیابی و سرمایهگذاری مجدد، ۲ بیلیون دلار را برای برنامههای توسعه یافته توسط هماهنگکننده ملی و وزیر، کنار گذاشته است تا به ارائه دهندگان مراقبت بهداشت کمک کند تا HIT را پیادهسازی نموده و کمکهای تکنیکی از طریق مراکز محلی مختلف فراهم کنند. ۱۷ بیلیون دلار تشویقی دیگر از بودجه Medicare و Medicaid برای کسانی که HIT را تا قبل از ۲۰۱۵ استفاده کنند، لحاظ میشود. ارائه دهندگان مراقبت بهداشت که گزارشهای الکترونیکی را پیادهسازی میکنند، میتوانند تا سقف ۴۴ هزار دلار طی چهار سال در سرمایهگذاری Medicare و ۶۳۷۵۰ دلار طی شش سال در سرمایهگذاری Medicaid دریافت کنند. هر چه زودتر ارائه دهندگان مراقبت بهداشت سیستم را بپذیرند، بودجه بیشتری دریافت میکنند. آنهایی که سیستمهای گزارش سلامت الکترونیکی را تا قبل از ۲۰۱۵ استفاده نکنند، هیچ بودجه ائتلافی را دریافت نمیکنند.[8]
در حالیکه گزارشهای سلامت الکترونیکی بهطور بالقوه فواید بسیاری در ایجاد مراقبت کارآمد و امن دارد، گزارشهای اخیر، چالشهایی را با پیادهسازی گزارشهای سلامت الکترونیکی، مشخص کردهاند. فوریترین موانع برای استفاده گسترده از این فناوری، هزینه اولیهٔ بالا در پیادهسازی فناوری جدید و زمان لازم برای دکترها جهت آموزش و سازگاری با سیستم جدید است. همچنین موارد مشکوک به صدور صورت حسابهای جعلی وجود داشتهاست که بیمارستانها صورت حسابهایشان به Medicare را افزایش دادهاند. با توجه به اینکه ارائه کنندگان مراقبت بهداشت به آخرین فرصت ۲۰۱۵ برای استفاده از گزارشهای سلامت الکترونیکی نرسیدهاند، مشخص نیست که این سیاست گذاری چه اثرات بلندمدتی خواهد داشت.[9]
یک رویکرد برای کاهش هزینهها و ترویج استفاده گستردهتر، توسعه استانداردهای رایگان در رابطه با EHRها است. در ۲۰۱۴، تمایل و علاقه گستردهای نسبت به یک استاندارد پیشنویس HL7، به نام منابع دارای قابلیت همکاری مراقبت بهداشت سریع (FHIR) به وجود آمد که به صورت رایگان، توسعه پذیر و پیادهسازی راحت تر، با استفاده از فناوریهای مدرن وب طراحی شدهاست.[10]
انواع فناوری
در طی مطالعهای در سال ۲۰۰۸ بر روی استفاده از فناوری در آمریکا، فوروکاوا و همکارانش برنامههای کاربردی را برای نسخهنویسی طبقهبندی کردند که شامل گزارشهای پزشکی الکترونیک (EMR)، پشتیبانی تصمیمگیری بالینی (CDS)، و ثبت کامپیوتری دستور پزشک (CPOE) میشود. آنها بعدها برنامههایی را برای توزیع تعریف کردند که شامل بارکدخوانی در توزیع دارو (BarD)، رباتی برای توزیع دارو (ROBOT)، و ماشین آلات توزیع خودکار (ADM) میشود. آنها برنامههایی نیز برای سازمان دارو برای گزارشهای الکترونیکی دارویی سازمان (EMAR) و بارکدخوانی در سازمان دارو (BARA یا BCMA) طراحی نمودند.
گزارش سلامت الکترونیکی (ٍEHR)
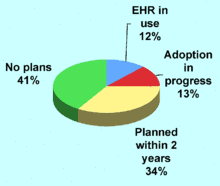
با اینکه گزارش سلامت الکترونیکی (EHR)، که قبلاً به نام گزارش پزشکی الکترونیکی (EMR) شناخته میشد و بهطور مکرر در مقالات مورد استناد است، هیچ تعریف جامعی برای آن وجود ندارد.[11]به هر حال، این اتفاق نظر وجود دارد که EMRها میتوانند انواع خطاهای مربوط به داروهای تجویزی، مراقبتهای پیشگیرانه و آزمایشها و دستورالعملها را کاهش دهند.[12]هشدارهای تکرار، بازههای زمانی مراقبت پیشگیرانه، مسیرهای مراجعهها و نتایج آزمایشها را به متخصصان بالینی یادآوری میکند. دستورالعملهای بالینی برای مدیریت بیماری دارای منفعت اثبات شدهای است در صورتی که در ثبت الکترونیکی در طول فرایند درمان بیمار در دسترس باشد. پیشرفت در انفورماتیک سلامت و استفاده گسترده از پروندههای الکترونیکی سلامت، امکان دسترسی به پروندههای یک بیمار در هر مرکز درمانی را فراهم میآورد. در گزارشی در سال ۲۰۰۵ اشاره شده که روشهای درمانی در ایالات متحده با موانعی مانند آموزش، هزینهها و پیچیدگی در پذیرش و سازگاری با سیستمهای EHR مواجه است، اما میزان کاربرد آن در حال افزایش است .(جدول سمت راست را مشاهده کنید)[13]
از سال ۲۰۰۲، خدمات ملی بهداشت انگلستان تأکید بر معرفی کامپیوترها به مراقبت بهداشت داشتهاست. از سال ۲۰۰۵، یکی از بزرگترین پروژههای EHR ملی در کشور انگلستان توسط خدمات بهداشت ملی (NHS) انجام شده. هدف خدمات ملی بهداشت این است که تا سال ۲۰۱۰، ۶۰ میلیون بیمار پرونده سلامت الکترونیکی متمرکز داشته باشند. مرحله اجرای تدریجی این طرح از ماه مه سال ۲۰۰۶ شروع میشود، که امکان دسترسی به برنامه ملی برای فناوری اطلاعات(NPFIT)، بخشی از NHS که به عنوان «ارتباط برای برنامه سلامت» شناخته میشود را برای پزشکان عمومی در انگلستان فراهم میکند.[14]به هر حال، تحقیقات نقطه ضعف پزشکان در درک جنبه ایمنی بیمار در نرمافزار مورد تأیید NPFIT را نشان داده است.[15]یک مشکل اصلی در پذیرش HIT در اصل توسط پزشکان، به عنوان یک ذینفع مهم در فرایند EHR، مشاهده میشود. تورن و همکاران در مقاله خود نتیجه گرفتهاند که پزشکان اورژانس دریافتهاند که تبادل اطلاعات سلامت، جریان کار را مختل کرده و کمتر مطلوب استفاده بودهاست، با اینکه هدف اصلی EHR بهبود هماهنگی مراقبت میباشد. مشکل این بود که این تبادلات، نیازهای اصلی کاربران نهایی، مانند سادگی، رابط کاربرپسند و سرعت سیستمها، را برآورده نمیکرد. همین نتیجهگیری در مقالهای دیگر توسط بهاتاچرجی دیده شد که تمرکز بر CPOE و مقاومت پزشک نسبت به استفاده آن دارد.[16]
ثبت کامپیوتری دستور ارائه دهنده (پزشک)
خطاهای تجویزی بزرگترین منبع خطاهای قابل پیشگیری در بیمارستانها هستند. در گزارشی در سال ۲۰۰۶ توسط مؤسسه پزشکی تخمین زده شده که بیمار بستری شده در هر روز اقامتش در بیمارستان، در معرض خطای تجویز دارو قرار دارد.[17]ثبت کامپیوتری دستور ارائه دهنده ('''CPOE''')، یا همان ثبت کامپیوتری دستور پزشک، میتواند میزان خطای تجویز را تا ۸۰٪ و خطاهای جانبی (عامل آسیب جدی به بیمار) را تا ۵۵٪ کاهش دهد. در تحقیقی در سال ۲۰۰۴ دریافتند که از ۱۶٪ از کلینیکها، بیمارستانها و روشهای پزشکی در ایالت متحده انتطار میرود که طی دو سال CPOE را به کار بگیرند.[18]علاوه بر نسخهنویسی الکترونیکی، یک سیستم بارکدخوانی استاندارد برای توزیع دارو میتوانست یک چهارم خطاهای دارویی را پیشگیری کند. اطلاعات مصرفکننده دربارهٔ خطرات داروها و بستهبندی بهتر داروها (برچسبهای واضح، پرهیز از اسامی مشابه برای داروها و یادآور دوز مصرفی) از دیگر موارد خطایی هستند که باید پیشگیری شوند. با وجود شواهد فراوان بر توانایی کاهش خطاهای پزشکی، سیستمهای رقابتی بارکدخوانی و نسخهنویسی الکترونیکی، سرعت پذیرش این تکنولوژی را توسط دکترها و بیمارستانها در ایالات متحده، به دلیل اهمیت قابلیت اجرایی و انطباق با استانداردهای ملی در آینده، کاهش داد. چنین نگرانیهایی بیاهمیت نیستند؛ استانداردهایی برای نسخهنویسی الکترونیکی برای چالش Medicare Part D با مقررات بسیاری از ایالتهای آمریکا. گذشته از نگرانیهای مقرراتی، برای پزشکان نوپا، استفاده از CPOE نیازمند یک تغییر اساسی در روند درمان و سرمایهگذاری بیشتر زمان میباشد. بسیاری از پزشکان، کارمند تمام وقت بیمارستان نیستند، و برای آنها ثبت دستورات برای بیماران بستری شدهشان یعنی گرفتن زمانی از بیماران برنامهریزی شده.[19]
نوآوریها، فرصتها و چالشهای تکنولوژیکی
یکی از زمینههای به سرعت در حال رشد نوآوری مراقبتهای بهداشتی در استفاده پیشرفته از علم داده و یادگیری ماشین نهفته است. فرصتهای کلیدی عبارتند از:
- نظارت و تشخیص سلامت؛
- درمان پزشکی و مراقبت از بیمار؛
- تحقیق و توسعه دارویی؛
- بهینهسازی عملکرد بالینی.[20]
طبق گزارش مؤسسه پزشکی (۲۰۰۰)، گزارشها و یادداشتها دستنویس، ثبت دستی دستور پزشک، اختصارات غیراستاندارد و خوانا نبودن خط منجر به بروز خطاها و صدمات اساسی و قابل توجه میگردد. گزارش پیگیری(۲۰۰۴) IOM، عبور از شکاف کیفیت، یک سیستم بهداشتی جدید برای قرن ۲۱، پذیرش و استفاده سریع از پروندههای الکترونیکی بیماران، سفارش الکترونیکی دارو، با سیستمهای اطلاعاتی کامپیوتری و اینترنتی برای پشتیبانی از تصمیمات بالینی، را توصیه میکند.[21]به هر حال، پیادهسازی بسیاری از سیستمها با شکستهای پرهزینه مواجه شدهاند.[22]به علاوه، شواهدی نشان میدهد که CPOE میتواند به بروز بعضی انواع عوارض جانبی و دیگر خطاهای پزشکی کمک کند. برای مثال، پیادهسازی CPOE در دوره کوتاهی منجر به افزایش چشمگیر عوارض جانبی دارویی در حداقل یک مطالعه شد و همچنین شواهد مربوط به خطاهای دیگر نیز گزارش شدهاست. در مجموع، این عوارض جانبی گزارش شده، پدیدهای را توصیف میکنند که مربوط است به اختلال در سیستم پیچیده سازگار ناشی از پیادهسازی ضعیف یا نوآوری تکنولوژیکی طراحی شده ناکارآمد.
مشکلات درمانزاد تکنولوژیکی
فناوری میتواند منابع خطایی جدیدی را ایجاد کند.[23]خطاهای ناشی از فناوری، در سیستمهای ارائه مراقبت چشمگیر و بهطور فزایندهای مشهود میباشند. برای توصیف این حیطه جدید تولید خطا میتوان از برچسب مشکلات درمانزاد تکنولوژیکی برای فرایند و مشکلات درمانزاد الکترونیکی برای خود خطا استفاده نمود.[24]منابع این خطاها عبارتند از:
- بیتجربگی تجویزکننده و کارمند میتواند منجر به احساس امنیت کاذب شود، که وقتی تکنولوژی مجموعهای از کارها را پیشنهاد میکند، خطاها اجتناب میشود.
- انتخابهای میانبر یا پیش فرض میتواند رژیمهای دارویی غیراستاندارد برای بیماران مسن یا کموزن، که موجب دوزهای سمی میشود، را لغو کند.
- CPOE و توزیع خودکار دارو به عنوان نتیجهٔ خطای۸۴٪ از بیش از۵۰۰ مرکز درمانی که در یک سیستم نظارتی اجرا شده توسط دارونامه ایالات متحده، شرکت کردهاند، شناسایی شدهاند.[25]
- هشدارهای مکرر و نامربوط میتواند جریان کار را مختل کند.
همانطور که در یک تحلیل ۱۴ قسمتی در دانشگاه سیدنی نشان داده شده، در صورت زیراستاندارد بودن طراحی و مهندسی، فناوری اطلاعات سلامت همچنین میتواند منجر به مشکلات درمانزاد شود.[26]
چرخه درآمد HIT
نیروی کار توسعه چرخه درآمد HIMSS تشکیل شد تا برای تغییرات فناوری اطلاعات در ایالات متحده آمادگی ایجاد کند (مثل سند بازیابی و سرمایهگذاری مجدد آمریکا در سال ۲۰۰۹ (HITECH)، قانون مراقبت مقرون به صرفه، ۵۰۱۰ (تبادلات الکترونیک)، (ICD-۱۰). یک تغییر مهم در چرخه درآمد، دستهبندی بینالمللی کد بیماریها (ICD) از ۹ تا ۱۰ میباشد. کدهای ICD-۹ قرار است که از سه تا پنج کد شامل عدد و حروف استفاده کند که ۴۰۰۰ روش مختلف را معرفی میکند، در حالی که ICD-۱۰ از سه تا هفت کد شامل عدد و حروف استفاده میکند که تعداد کدها را تا ۷۰۰۰ افزایش میدهد. ICD-۹ قدیمی شده بودند، چرا که تعداد کدها بیش از روشهای در دسترس بود و برای پرونده سازی زوشهای بدون کد ICD-۹، کدهای نامشخصی استفاده میشد که بهطور کامل روشها یا کار مورد نظر را پوشش نمیداد که به نوبهٔ خود بازپرداخت را تحت تأثیر قرار میداد؛ بنابراین، ICD-۱۰ معرفی شد تا روشها را با کدهای ناشناخته سادهسازی کند و استانداردها را به استاندارد جهانی (ICD-۱۱) نزدیکتر کند. یکی از قسمتهای اصلی HIT چرخه درآمد، جذب هزینه است که از کدها استفاده میکند تا هزینههای بازپرداخت را از پرداخت کنندههای مختلف، مانند CMS، بگیرد.[27]
مقایسههای بینالمللی از طریق HIT
مقایسههای عملکرد سیستم بینالمللی بهداشت برای درک پیچیدگیهای سیستم بهداشت و یافتن فرصتهای بهتر، که میتواند توسط فناوری اطلاعات سلامت انجام شود، بسیار مهم هستند. این به سیاست گذاران این فرصت را میدهد که سیستمها را از طریق شاخصهای تعیین شده از فناوری اطلاعات سلامت مقایسه و هم سنجی کنند، همانطور که مقایسههای غلط میتواند منجر به سیاستهای نامطلوب شود[28]
منابع
- "Systematic Review: Impact of Health Information Technology on Quality, Efficiency, and Costs of Medical Care". Annals of Internal Medicine. 2006/05/16. Check date values in:
|تاریخ=(help) - Shekelle P, Morton SC, Keeler EB. Costs and Benefits of Health Information Technology. Rockville (MD): Agency for Healthcare Research and Quality (US); 2006 Apr. (Evidence Reports/Technology Assessments, No. 132.) Available from: https://www.ncbi.nlm.nih.gov/books/NBK37988/
- Bakul Patel (September 5, 2013). "Health IT Buzz". http://www.healthit.gov/buzz-blog/hit-policy-committee/path-riskbased-regulatory-framework-health/. External link in
|وبگاه=(help) - «La dosis adecuada». Cluster Salud, La Industria de la vida. ۲۳ فوریه ۲۰۱۷.
- Brailer, D. (2004). The decade of health information technology. HHS Report, July, 21.
- "When Healthcare and Computer Science Collide". http://healthinformatics.uic.edu/infographics/when-healthcare-and-computer-science-collide/. 18 September 2014. Unknown parameter
|وبسایت=ignored (help); External link in|وبگاه=(help) - RAND Healthcare: Health Information Technology: Can HIT Lower Costs and Improve Quality? Retrieved on July 8, 2006
- «Centers for Medicare and Medicaid Services». https://www.cms.gov/Regulations-and-Guidance/Legislation/EHRIncentivePrograms/index.html?redirect=/EHRIncentivePrograms/. پیوند خارجی در
|وبگاه=وجود دارد (کمک) - «The Ups and Downs of Electronic Medical Records».
- Dan Munro (2014-03-30). "Setting Healthcare Interop On Fire". Forbes. Retrieved 2014-11-22.
- Jha, A. K. , Doolan, D. , Grandt, D. , Scott, T. & Bates, D. W. (2008). The use of health information technology in seven nations. International Journal of Medical Informatics, corrected proof in-press.
- American College of Physicians Observer: How EMR software can help prevent medical mistakes بایگانیشده در ۳۰ اوت ۲۰۰۸ توسط Wayback Machine by Jerome H. Carter (September 2004)
- «Medical groups' adoption of electronic health records and information systems». Health affairs (Project Hope). دریافتشده در 2005. تاریخ وارد شده در
|تاریخ دسترسی=را بررسی کنید (کمک) - NHS Connecting for Health: Delivering the National Programme for IT بایگانیشده در ۱۰ اوت ۲۰۰۶ توسط Wayback Machine Retrieved August 4, 2006
- «Patient safety features of clinical computer systems: questionnaire survey of GP views». Quality and Safety in Health Care: ۱۶۴–۱۶۸.
- Bhattacherjee A. , Hikmet N. | http://citeseerx.ist.psu.edu/viewdoc/download?doi=10.1.1.101.9714&rep=rep1&type=pdf
- «Preventing Medication Errors». The National Academies Press.
- «Hospital Quality & Safety Survey». http://www.leapfroggroup.org/media/file/Leapfrog-Survey_Release-11-16-04.pdf. پیوند خارجی در
|وبگاه=وجود دارد (کمک); پارامتر|پیوند=ناموجود یا خالی (کمک) - "Computerized Physician Order Entry: Coming to a Hospital Near You" بایگانیشده در ۵ ژوئیه ۲۰۱۲ توسط Wayback Machine J. Scott Litton, Physicians Practice, March 2012.
- «4 Ways Data Science Is Reshaping Health Care». https://www.altexsoft.com/blog/datascience/4-ways-data-science-is-reshaping-health-care/. پیوند خارجی در
|وبگاه=وجود دارد (کمک) - Crossing the Quality Chasm: A New Health System for the 21st Century. The National Academies Press. ۲۰۰۱.
- Ammenwerth, E. , Talmon, J. , Ash, J. S. , Bates, D. W. , Beuscart-Zephir, M. C. , Duhamel, A. , Elkin, P. L. , Gardner, R. M. , & Geissbuhler, A. (2006). Impact of CPOE on mortality rates – contradictory findings, important messages." Methods Inf Med, 45(6): 586-593.
- «Doctors' Journal Says Computing Is No Panacea». The New York Times.
- «e-Iatrogenesis: The most critical unintended consequence of CPOE and other HIT». Journal of the American Medical Informatics Association. ۲۰۰۷.
- «Computer Related Errors: What Every Pharmacist Should Know» (PDF). ۲۰۰۴. از پارامتر ناشناخته
|مکان ناشر=صرفنظر شد (کمک); بیش از یک پارامتر|نشانی=و|پیوند=دادهشده است (کمک) - «A Study of An Enterprise Health Information System». بایگانیشده از اصلی در ۱۷ آوریل ۲۰۱۶. دریافتشده در ۱۸ ژوئن ۲۰۱۷.
- «The Future of Revenue Cycle: Preparing for Near-Term Change» (PDF). HIMSS Revenue Cycle Improvement Task Force. بیش از یک پارامتر
|نشانی=و|پیوند=دادهشده است (کمک) - World Health Organization/Europe regional office | http://www.euro.who.int/en/data-and-evidence/evidence-informed-policy-making/publications/2012/health-system-performance-comparison-an-agenda-for-policy,-information-and-research-2012