اسکیزوفرنی
روانگسیختگی،[13] اسکیزوفرنی یا شیزوفرنی (به انگلیسی: Schizophrenia) یک اختلال روانی است که با دوره های مداوم یا عودکننده روانپریشیانه مشخص می شود.[5] علائم اصلی شامل توهم (غالبا توهم شنیداری)، هذیان و اختلال تفکر است.[7] علائم دیگر عبارتند از کناره گیری اجتماعی، کاهش ابراز عواطف و بیتفاوتی.[5][14] علائم معمولاً به تدریج بروز پیدا می کنند، در اوایل بزرگسالی شروع می شوند و در بسیاری از موارد هرگز به طور کامل برطرف نمی شوند.[3][7] برای تشخیص، هیچ آزمون عینی مشخصی وجود ندارد؛ تشخیصی که برای توصیف رفتار مشاهده شده بیمار استفاده می شود، ممکن است از دلایل مختلفی ناشی شود. علاوه بر رفتار مشاهده شده از بیمار، پزشکان برای تشخیص، سابقه ای که شامل تجارب گزارش شده فرد و گزارش افراد آشنا با فرد است را تهیه میکنند.[7] برای تشخیص بیماری اسکیزوفرنی، پزشکان باید تأیید کنند که علائم و اختلالات عملکردی در فرد به مدت شش ماه (بر اساس DSM-5) یا یک ماه (بر اساس ICD-11) وجود داشته است.[7][11] بسیاری از افراد مبتلا به اسکیزوفرنی دارای سایر اختلالات روانی نیز هستند، به ویژه اختلالات سوءمصرف مواد، اختلالات افسردگی، اختلالات اضطرابی و اختلال وسواس فکری-عملی.[7][15][16][17]
| اسکیزوفرنی | |
|---|---|
 | |
| پارچهٔ سوزندوزیشده توسط بیمار مبتلا به اسکیزوفرنی | |
| تلفظ |
|
| تخصص | روانپزشکی |
| علامتها | توهم (معمولا توهم شنیداری)، هذیان، اختلال تفکر[2][3] |
| عوارض | خودکشی، بیماریهای قلبی-عروقی، بیماریهای سبک زندگی[4] |
| دورهٔ آغاز | بین سنین ۱۶ تا ۳۰[3] |
| مدیریت | مزمن[3] |
| علت | عوامل ژنتیکی و محیطی[5] |
| عامل خطر | سابقه خانوادگی، مصرف ماریجوآنا در نوجوانی، مشکلات دوران بارداری، ناملایمات دوران کودکی، به دنیا آمدن در اواخر زمستان و اوایل بهار، بالا بودن سن پدر، به دنیاآمدن یا بزرگ شدن در شهر[5][6] |
| تشخیص پزشکی | بر اساس رفتارها و تجارب بیمار و گزارش آشنایان بیمار[7] |
| تشخیص افتراقی | اختلال سوءمصرف مواد، بیماری هانتینگتون، اختلالات خلقی (مانند اختلال دوقطبی), اوتیسم،[8] اختلال شخصیت مرزی[9] |
| مدیریت | رواندرمانی، آموزش شغلی[2][5] |
| دارو | داروهای ضدروانپریشی[5] |
| پیشآگهی | کاهش ۲۰ ساله امید به زندگی[10][4] |
| فراوانی | ~۰.۵%[11] |
| مرگها | ~۱۷۰۰۰ (۲۰۱۵)[12] |
حدود ۰٫۳ تا ۰٫۷ از مردم در طول زندگی خود به عنوان بیمار اسکیزوفرنی تشخیص داده میشوند.[18] تخمینها در سال 2017 حکایت از ابتلای 1.1 میلیون مورد جدید داشته است و در سال 2019 مجموعاً 20 میلیون مورد از این بیماری در جهان وجود داشته است.[2][19] مردان بیشتر از زنان مبتلا میشوند و سن شروع بیماری در مردان بهطور متوسط پایینتر از زنان است؛[2] اگرچه برخی از تحقیقات گسترده تفاوت جنسیتیای در شیوع این اختلال پیدا نکرده اند.[20][21] علل احتمالی ابتلا به اسکیزوفرنی شامل عوامل ژنتیکی و عوامل محیطی است.[5] عوامل ژنتیکی شامل انواع واریانسهای ژنتیکی متداول و نادر است.[22] عوامل محیطی احتمالی شامل بزرگشدن در شهر، مصرف ماریجوآنا در دوران بلوغ، عفونتها، سن مادر یا پدر فرد و تغذیه نامناسب مادر در دوران بارداری است.[5][23] تقریباً نیمی از مبتلایان به اسکیزوفرنی در درازمدت بدون عود مجدد بهبود چشمگیری خواهند داشت و بخش کوچکی از این افراد به طور کامل بهبود می یابند.[7][24] اما۵۰٪ باقی مانده دچار نقص مادام العمر خواهند بود.[25] در برخی موارد ممکن است فرد به طور مکرر در بیمارستان بستری شود.[24] مشکلات اجتماعی مانند بیکاری طولانی مدت، فقر، بی خانمانی و سوء استفاده از بیمار و بزهدیدگی شایع است.[26][27] متوسط امید به زندگی افراد مبتلا به این اختلال 20 سال کمتر از جمعیت عمومی است.[10] این مسئله، پیامد افزایش مشکلات سلامت جسمی و میزان خودکشی بالاتر (حدود ۵٪) در بیماران اسکیزوفرنی است. تخمین زده میشود در سال ۲۰۱۵، ۱۷۰۰۰ نفر در سراسر جهان در اثر عواملی که مربوط به اسکیزوفرنی یا ناشی از آن است، جان خود را از دست دادهاند.[28][29][12] هسته اصلی درمان، مصرف داروهای ضدروانپریشی است که رواندرمانی، آموزش شغلی و توان بخشی اجتماعی در کنار آن صورت میگیرد.[5] تا یک سوم از بیماران ممکن است به داروهای ضد روانپریشی بدوی پاسخ ندهند، در این صورت ممکن است از داروی ضد روانپریشی کلوزاپین استفاده شود.[30] در شرایطی که پزشکان تشخیص دهند که خطر صدمه زدن به خود یا دیگران وجود دارد، ممکن است بستری اجباری کوتاه مدت در بیمارستان تجویز شود.[31] بستری طولانی مدت تنها در تعداد کمی از موارد شدید ابتلا به اسکیزوفرنی استفاده می شود.[32] در برخی از کشورهایی که خدمات حمایتی محدود است و یا در دسترس نیست، اقامت طولانی مدت بیشتری در بیمارستان مشاهده می شود.[33]
علائم و نشانهها
اسکیزوفرنی یک اختلال روانی است که با تغییراتی قابل توجه در ادراک، افکار، رفتار و خلق و خو مشخص میشود.[34]علائم اسکیزوفرنی به سه دسته علائم مثبت، منفی و شناختی تقسیم میشوند.[3][35][36]علائم مثبت اسکیزوفرنی علائمی هستند که در سایر بیماریهای روانپریشی نیز یکسان است و گاهی اوقات به عنوان علائم روانپریشی شناخته میشوند. این علائم ممکن است در هر یک از اختلالات روانپریشانه مختلف وجود داشته باشند، و از آنجا که اغلب گذرا هستند، تشخیص زود هنگام اسکیزوفرنی را مشکل میسازند. بروز علائم روان پریشی برای نخستین بار، در فردی که بیماری او بعداً اسکیزوفرنی تشخیص داده میشود، اولین اپیزود روانپریشی (FEP) نام دارد.[37][38]
علائم مثبت
علائم مثبت آن دسته علائمی هستند که به طور معمول تجربه نمیشوند ، اما در افراد مبتلا به اسکیزوفرنی در طی یک دوره روانپریشانه بروز پیدا میکنند. این علائم شامل هذیان، توهم و ازهمگسیختگی افکار و گفتار است که به عنوان تظاهرات روانپریشی در نظر گرفته میشوند.[37][39][40]توهمها معمولا شنیداری هستند اما گاهی اوقات می توانند سایر حسهای چشایی، بینایی، بویایی و لامسه را نیز درگیر کنند.[41]توهمها معمولاً به محتوای مضامین هذیانها مربوط میشوند.[42]هذیانها ماهیتی عجیب یا آزاردهنده دارند. اختلال در تجربههای شخصی و اول فرد مانند تجربه اینکه گویی افکار یا احساسات فرد متعلق به خود او نیستند، یا باور به اینکه افکاری خارج از ذهن او به ذهنش وارد می شوند، که بعضاً به آنها پدیده انفعال گفته میشود، نیز معمول است.[43]اختلالات تفکر می توانند شامل مسدود شدن تفکر و گفتار بی نظم باشد، گفتاری که قابل فهم نیست و به سالاد واژه معروف است.[3][44]علائم مثبت معمولاً به دارو پاسخ خوبی میدهند،[5]و با افزایش سن بیمار کاهش می یابند، که ممکن است مربوط به کاهش فعالیت دوپامین با افزایش سن باشد.[7]
علائم منفی
علائم منفی نقص در پاسخهای عاطفی طبیعی یا سایر فرایندهای فکری است.[40] پنج محور شناخته شده از علائم منفی عبارتند از: کمعاطفگی - خشکی عاطفی و اختلال در بروز صحیح احساسات در رفتار و گفتار. آلوژیا - فقر گفتار. آنهدونیا - ناتوانی در حسکردن لذت. مردمگریزی - عدم تمایل به ایجاد روابط. بیانگیزگی - بیتفاوتی و کمبود انگیزه.[45][46] از بیانگیزگی و آنهدونیا به عنوان نقص انگیزشی ناشی از اختلال در پردازش سیستم پاداش در مغز یاد میشود.[47][48]پاداش، عامل اصلی ایجاد انگیزه است که به واسطه دوپامین عمل میکند.[45][48]علائم منفی چند بعدی هستند و میتوان آنها را به دو زیر دامنه بیتفاوتی و اختلال در بیان تقسیم کرد.[45][49]بیتفاوتی شامل بیانگیزگی، آنهدونیا و مردمگریزی است. اختلال در بیان شامل کاهش ابراز عواطف و فقر گفتار است.[50]گاهی فقر بیان هم به صورت کلامی و هم به صورت غیرکلامی توصیف میشود.[51]
تحقیقات نشان میدهد که علائم منفی نسبت به علائم مثبت تأثیر بیشتری در افت کیفیت زندگی، ناتوانی عملکردی، و بار مسئولیتی که بر دوش دیگران است، دارند.[52]عموما در طول بیماری، علائم منفی پیش از علائم مثبت بروز پیدا میکنند و قبل از پیدایش اولین اپیزود سایکوتیک، فرد ناهمگونیهایی را در ابعاد مختلف علائم منفی نشان میدهد.[40][53]بيتفاوتی بيش از 50 درصد از موارد علائم منفي را در بیمار شامل میشود كه بر عملكرد و كيفيت زندگي بیمار تاثير ميگذارد. بیتفاوتی به اختلال در پردازش شناختی مؤثر بر حافظه و برنامهریزی رفتارهای هدفمند مربوط می شود.[54]دو زیردامنه پبشنهادی برای دستهبندی علائم منفی، نیاز به رویکردهای درمانی جداگانه را پیشنهاد کرده است.[55] فقدان تنشهای سالم روانی، که مربوط به کاهش تجربه افسردگی و اضطراب میباشد، به عنوان یکی دیگر از علائم منفی ذکر شده است.[56] اغلب بین آن دسته از علائم منفی که ماهیتا برخاسته از اسکیزوفرنی هستند، با نام علائم منفی اولیه، و آنهایی که از مواردی همچون: علائم مثبت، عوارض جانبی داروهای ضد روانپریشی، اختلال در مصرف مواد و محرومیت اجتماعی ناشی میشوند، که علائم منفی ثانویه نامیده می شوند، تمایز قائل میشوند.[57] علائم منفی اولیه به دارو پاسخ ضعیفی میدهند و درمان آنها دشوار است.[55] اما با یک ارزیابی درست و تمایز دادن میان انواع علائم منفی، علائم منفی ثانویه قابل درمان هستند.[49]
از زمان معرفی مقیاسهای قدیمیتر، مانند PANNS که با انواع علائم مثبت و منفی سروکار دارند، مقیاسهایی مختص ارزیابی وجود علائم منفی و اندازه گیری شدت و تغییرات آنها در بیمار، معرفی شدهاند.[55] این مقیاسها، دو مقیاس مصاحبه ارزیابی بالینی علائم منفی (CAINS) و مقیاس مختصر علائم منفی (BNSS) هستند که به عنوان مقیاسهای نسل دوم نیز شناخته میشوند.[55][56][58] در سال 2020، ده سال پس از معرفی مقیاس BNSS، یک مطالعه بینفرهنگی با استفاده از این مقیاس، شواهد روانسنجی معتبر و قابل اعتمادی را برای کارایی دستهبندی پنجبعدی علائم منفی پیدا کرد.[56] BNSS به منظور ارزیابی وجود و شدت و تغییرات پنج بعد شناخته شده از علائم منفی به علاوهی مورد فقدان تنشهای سالم روانی، طراحی شده است. BNSS می تواند تغییرات ایجاد شده در علائم منفی ناشی از آزمایش های مداخلاتی روانشناختی و اجتماعی را نیز ثبت کند. همچنین از BNSS برای ارزیابی یک درمان آزمایشی بر اساس مدل غیر دوبعدی از علائم منفی، به نام SEP-363856، استفاده شده است. یافتهها از کارایی بیشتر مدل پنج بعدی علائم منفی به مدل دو بعدی حکایت می کنند.[56]
علائم شناختی
اختلالهای شناختی اولین و دائمیترین علائمی هستند که در اسکیزوفرنی مشاهده میشوند. این علائم غالباً مدتها قبل از شروع بیماری، در مرحله پرودرم، مشخص میشوند و ممکن است برای اولین بار در اوایل نوجوانی یا حتی کودکی بروز یابند.[59][60] آنها از ویژگیهای محوری بیماری اسکیزوفرنی هستند اما بهعنوان علائم اصلی، مشابه علائم مثبت و منفی، در نظر گرفته نمیشوند.[61][62] با این حال، وجود این علائم و میزان اختلال در عملکرد تواناییهای شناختی فرد، برای ارزیابی عملکرد فرد شاخص بهتری است.[59] اختلالات شناختی در اولین اپیزود روانپریشی (FEP) بدتر می شوند اما سپس به حالت قبل از اپیزود برمیگردنند و در طول بیماری نسبتاً پایدار می مانند.[63][64]
اختلالات شناختی منجر به نتایج منفی روانی - اجتماعی در بیمار می شود و ادعا می شود که این اختلالات با کاهش احتمالی ضریب هوشی از نرمال 100 به 70-85 همراه است.[65][66] نقایص شناختی ممکن است ناشی از نقص در شناخت عصبی و یا نقص در شناخت اجتماعی باشد.[67] شناخت عصبی، توانایی دریافت و بهخاطر سپردن اطلاعات است و شامل تسلط کلامی، حافظه، استدلال، حل مسئله، سرعت پردازش و ادراک شنیداری و بینایی است.[64] حافظه کلامی و توجه بیشترین آسیب را میبینند.[66][68] اختلال در حافظه کلامی با کاهش سطح پردازش معنایی (ارتباط معنی با کلمات) همراه است.[69] یکی دیگر از اختلالات حافظه، اختلال در حافظه رویدادی است. نقص در ادراک بصری که به طور مداوم در اسکیزوفرنی مشاهده میشود، نقاب زدن بصری است.[70]
دوره آغاز
اواخر نوجوانی و اوایل دوران بلوغ، دورههای اوج شروع بیماری اسکیزوفرنی است،[28] که سالهای بحرانی توسعهٔ اجتماعی و حرفهای یک نوجوان است.[71] در ۴۰٪ از مردان و ۲۳٪ از زنان مبتلا به اسکیزوفرنی، این مهم قبل از سن ۱۹ سالگی خود را نمایان میکند.[72] برای به حداقل رساندن گستردگی اختلال مرتبط با اسکیزوفرنی، به تازگی کار بسیاری برای شناسایی و درمان مرحلهٔ علائم اولیه (قبل از شروع) بیماری به انجام رسیدهاست، که تا ۳۰ ماه قبل از شروع علائم قابل تشخیص است.[71] کسانی که بیماری اسکیزوفرنی آنها در حال پیشرفت است ممکن است علائم گذرا یا خود محدودگری روانی[73] و علائم نامعین کنارهگیری از اجتماع، تحریک پذیری، بیقراری،[74] و عدم مهارت حرکتی[75] را در طول مرحلهٔ ابتدایی بیماری تجربه کنند.
4A بلولر
نخستین بار روانپزشک شهیر آلمانی یوجین بلولر بیماری اسکیزوفرنی را با وجود ۴ علامت زیر تعریف کرد: اختلالات تداعی (Association disturbance)، اوتیسم (Autism)، عاطفه سطحی (flat Affect) و دوسوگرایی (Ambivalence).
طبقهبندی اشنایدری
در اوایل قرن بیستم، روانپزشک کورت اشنایدر علائم روانپریشی را که وی فکر میکرد اسکیزوفرنی را از سایر اختلالات روانی مجزا میکند فهرستبندی کرد. اینها به نام «علائم درجه اول» (First-rank symptoms) یا علائم درجه اول اشنایدر معروفند. شامل ۱۱ علامت است که عبارتند از:
- Thought insertion: اعتقاد به این که دیگران افکاری را به درون ذهن شخص وارد میکنند.
- Thought withdrawal: گمان آنکه افرادی تعمداً افکار شخص را خارج میکنند.
- Thought broadcasting: اعتقاد به این که افکار شخص به افراد دیگر اشاعه مییابند.
۴- Voice arguing: شنیدن صداهای وهمآوری که منتقد افکار یا اعمال شخص یا آمیزشی از صداهای وهمآور دیگر باشند.[76]
- Voice commenting: صداهایی که به فرد دستور میدهند.
- Audible thoughts: فرد صدای افکار خودش را میشنود.
- made feelings: احساس القای عاطفه و احساسی خاص در فرد.
- made impulses: احساس اینکه یک نیروی خارجی «خواستن» چیزی را به فرد القا میکند.
- made volition: احساس اینکه یه نیروی خارجی اعمال فرد را در جهت خاصی هدایت میکند.
- ادراکات هذیانی: احساس فیزیکی از درک یا تشخیص حوادث خاص
- احساسات جسمانی: احساس لمس شدن یا احساسات جنسی
موارد ۱ و ۲ و ۳ هذیانهای کنترل فکر نیز نامیده میشوند. به آن دسته از علائم درجه اول اشنایدری که هذیانی (و نه توهمی) هستند، هذیانهای عجیب و غریب (Bizarre delusions) نیز گفته میشود.[77]
اگر چه علائم درجه اول اشنایدری بهطور قابل توجهی به معیارهای تشخیصی کنونی کمک کردهاند، اما ویژگی علائم درجه اول بحثبرانگیز هستند. از بررسی مطالعات تشخیصی انجام شده بین سالهای ۱۹۷۰ و ۲۰۰۵ درمییابیم که آنها مجاز به تأیید یا رد ادعای اشنایدر نیستند، و پیشنهاد شدهاست که علائم درجه اول باید، تأکیدی بر بازبینی سیستمهای شناختی آینده باشند.[78]
علل
ترکیبی از ژنتیک و عوامل زیستمحیطی در پیشرفت اسکیزوفرنی ایفای نقش میکنند.[79] افراد با سابقه خانوادگی اسکیزوفرنی که از جنون گذرا یا خود محدودگری رنج میبرند به احتمال ۲۰–۴۰٪ بیماریشان یک سال بعد مشخص میشود.[80]
ژنتیک
برآورد قابلیت به ارث بردن به دلیل مشکل بودن جدا کردن اثرات ژنتیکی و زیستمحیطی متفاوت است.[81] بزرگترین خطر برای پیشرفت اسکیزوفرنی داشتن یک فامیل درجه اول مبتلا به این بیماری است (درصد خطر ۶٫۵٪ است)؛ بیش از ۴۰٪ از دوقلوهای همسان کسانی که مبتلا به اسکیزوفرنی هستند نیز تحت تأثیر قرار میگیرند.[79] این احتمال وجود دارد که بسیاری از ژنها، آمیزشی از هر یک از اثر کوچک و ناشناخته انتقالی و ظاهری ناشناخته باشند.[79] کاندیداهای احتمالی زیاد پیشنهاد شدهاند، از جمله تغییرات تعداد کپی خاص، NOTCH4 و مکان ژن پروتئین هیستون.[82] تعداد ارتباط به وسعت ژنوم مانند پروتئین انگشتی روی ۸۰۴A نیز مرتبط شدهاند.[83] به نظر میرسد همپوشانی قابل توجهی در ژنتیک اسکیزوفرنی وجود دارد و اختلال دوقطبی[84] با فرض یک مبنای ارثی، یک سؤال از روانشناسی تکاملی این است که چرا ژنهایی که احتمال جنون تکامل یافته را افزایش میدهند، با در نظر گرفتن شرایط، از دیدگاه تکاملی ناسازگارانه هستند. یک تئوری به نقش ژنهای دخیل در تکامل زبانی و طبیعت انسان اشاره دارد، اما تا به امروز چنین ایدههایی کمی بیش از ایدههای نظری موجود در طبیعت به قوت خود باقی هستند.[85][86]
در ژوئیهٔ ۲۰۱۴ دانشمندان موفق شدند هشتاد و سه ژن جدید را که در بیماری اسکیزوفرنی نقش دارند شناسایی کنند.[87] بیشتر این ژنها در انتقال پیامهای شیمیایی در مغز نقش دارند و برخی دیگر نیز بر سیستم ایمنی بدن تأثیر میگذارند. این پژوهش ژنتیکی بودن این بیماری را ثابت کرد.[88]
محیط زیست
عوامل زیستمحیطی مرتبط با پیشرفت اسکیزوفرنی عبارتند از: محیط زندگی، مصرف مواد مخدر و عوامل استرس زای قبل از تولد.[28] به نظر میرسد سبک و شیوه تربیتی والدین اثر عمدهای ندارد، گر چه افرادی که از حمایت والدین برخوردارند از موقعیت بهتری نسبت به افرادی که والدینی انتقادی یا خصمانه دارند برخوردار هستند.[79] زندگی در یک محیط شهری در دوران کودکی یا بلوغ بهطور مداوم با افزایش خطر ابتلاء به اسکیزوفرنی توسط یکی از دو عامل ذکر شده،[28] حتی پس از در نظر گرفتن مصرف مواد مخدر، گروه قومی، و اندازه و وسعت گروه اجتماعی همراه است.[89] از عوامل دیگری که نقش مهمی را ایفا میکنند عبارتند از: انزوای اجتماعی و مهاجرت مرتبط با سختیهای اجتماعی، تبعیض نژادی، اختلال در خانواده، بیکاری، و کمبود شرایط مسکن.[79][90]
سوء مصرف مواد مخدر
شماری از مواد مخدر که باعث رشد و پیشرفت اسکیزوفرنی میشوند، عبارتند از: ماری جوانا (و حشیش)، کوکائین، و آمفتامین و ال اس دی.[79] حدود نیمی از کسانی که مبتلا به اسکیزوفرنی هستند بیش از حد مواد مخدر و / یا الکل مصرف میکنند.[91] نقش حشیش میتواند علی باشد،[92] اما داروها و مواد دیگر ممکن است تنها به عنوان مکانیسمهایی سازگار برای مقابله با افسردگی، اضطراب، خستگی، و تنهایی مصرف شوند.[91][93]
ماری جوانا با افزایش تعلق میزان مصرف با خطر پیشرفت یک اختلال روانی مرتبط[94] که استفاده مکرر با دو برابر خطر ابتلاء به جنون و اسکیزوفرنی مرتبط است.[93][95] حال آنکه برشمردن مصرف حشیش به عنوان عامل مؤثر بر ابتلاء به اسکیزوفرنی توسط خیلیها قابل قبول است،[96] همچنان مورد بحث است.[82][97] آمفتامین، کوکائین، و به میزان کمتر الکل، میتوانند منجر به جنونی که بسیار شبیه به اسکیزوفرنی است شوند.[79][98] اگر چه بهطور کلی علت بیماری تصور نمیشود، اما افراد مبتلا به اسکیزوفرنی نیکوتین بسیار بیشتری نسبت به جمعیت عمومی مصرف میکنند.[99]
حدود ۹۰٪ بیماران مبتلا به اسکیزوفرنی به نیکوتین وابستگی دارند. نیکوتین گذشته از افزایش مرگ و میر مرتبط با سیگار، سبب کاهش غلظت خونی برخی داروهای ضدروانپریشی میشود. گفته شده که شیوع بالای مصرف سیگار در این بیماران دستکم تا حدودی مربوط به ناهنجاریهای گیرندههای نیکوتینی مغز است.[100]
فصل تولد
افرادی که بعدها دچار اسکیزوفرنی میشوند، بیشتر در زمستان و اوایل بهار متولد شدهاند و کمتر در اواخر بهار و تابستان به دنیا آمدهاند. در نیمکره شمالی از جمله در آمریکا، افراد مبتلا، بیشتر در ماههای دی (ژانویه) تا فروردین (آوریل) و در نیمکره جنوبی اغلب در ماههای خرداد (ژوئن) تا شهریور (سپتامبر) متولد شدهاند. برای توضیح این مشاهده، فرضیههای گوناگونی را ارائه کردهاند. از جمله این فرضیه که نوعی عوامل خطرساز در کار است که مختص این فصلها است؛ عاملی نظیر ویروس یا تغییر فصلی برنامه غذایی. فرضیه دیگر این است که افرادی که استعداد وراثتی برای ابتلا به اسکیزوفرنی دارند، از برتری زیستی بیشتری برای بقا در برابر صدمات مختص این فصل برخوردارند.[100]
عوامل رشد و پیشرفت
عواملی مانند فقدان اکسیژن خون و عفونت، یا استرس و سوء تغذیه مادر در دوران رشد جنین، ممکن است اندکی خطر ابتلا به اسکیزوفرنی را در مراحل بعدی زندگی افزایش دهند.[28] به احتمال زیاد افراد مبتلا به اسکیزوفرنی ممکن است در فصل زمستان یا فصل بهار (حداقل در نیمکره شمالی) متولد شده باشند، که ممکن است ناشی از قرار گرفتن زیاد در معرض ویروس در رحم باشد.[79] این اختلاف حدود ۵ تا ۸٪ است.[101]
مکانیسمها
تلاشهای چندی برای توضیح ارتباط بین تغییر عملکرد مغز و اسکیزوفرنی به مرحله عمل رسیدهاست.[28] یکی از شایعترین آنها فرضیه دوپامین است، که نسبت خصیصههای جنون به تفسیر ذهن معیوب از احتراق ناقص نورونهای دوپامینرژیک است.[28]
روانی
بسیاری از مکانیسمهای روانی در توسعه و بقای اسکیزوفرنی درگیر هستند. انحرافات شناختی در افرادی که مطلع از خطر هستند یا کسانی که در معرض خطر هستند، به ویژه هنگامی که تحت فشار یا در موقعیتهای گیجکنندهای هستند قابل تشخیص است.[102] برخی از ویژگیهای شناختی ممکن است منعکسکننده فقدانهای عصبشناسی عمومی از جمله از دست دادن حافظه باشند، حال آن که ویژگیهای دیگر ممکن است مربوط به مسائل خاص و تجربیات باشند.[103][104]
علیرغم نمایان شدن فقدان عاطفه، یافتههای اخیر نشان میدهد که بسیاری از افراد مبتلا به اسکیزوفرنی از لحاظ عاطفی، خصوصاً به محرکهای استرس زا یا منفی پاسخگو هستند، و این گونه است که حساسیت ممکن است سبب بروز آسیبپذیری نسبت به اختلال و علائم شود.[105][106] برخی از شواهد نشان میدهد که محتوای باورهای پنداری و تجارب روانی میتواند منعکسکننده علل عاطفی اختلال باشند، و همچنین نشان میدهد که چگونه تعبیر شخص از چنین تجربههایی میتواند در شناخت علائم تأثیرگذار باشد.[107][108][109] استفاده از «رفتارهای مطمئن» برای جلوگیری از تهدیدات فرضی ممکن است کمکی برای توهم مزمن باشد.[110] اکثر شواهد مرتبط با نقش مکانیسمهای روانی ناشی از اثرات روان درمانیها روی علائم اسکیزوفرنی است.[111]
عصبشناسی
اسکیزوفرنی بسته به تفاوتهای ظریف موجود در ساختار مغز است، که در ۴۰ تا ۵۰٪ موارد و در شیمی مغز در حالات جنونی حاد یافت میشود.[28] بررسیهای برگرفته از تست روانشناسی عصبی و تکنولوژیهای تصویربرداری از مغز مانند FMRI و PET برای بررسی تفاوتهای اجرایی در فعالیت مغز نشان دهنده تفاوتهایی هستند که به نظر میرسد اغلب در لب قدامی مغز هیپوکامپها و لب گیجگاهی رخ میدهند.[112] کاهش حجم مغز، کوچکتر از آنچه در کسانی که مبتلا به بیماری آلزایمر هستند بافت میشود، در مناطقی از قشر پیشانی و لبهای گیجگاهی گزارش شدهاند. معلوم نیست که آیا این تغییرات حجمی تدریجی هستند یا قبل از شروع بیماری به وجود میآیند.[113] این تفاوتها به فقدان شناخت عصبی مرتبط اند که اغلب ابتلاء به اسکیزوفرنی را به همراه دارند.[114] از آنجا که مدارهای عصبی متغیرند، متناوباً پیشنهاد شدهاست که اسکیزوفرنی را باید به عنوان مجموعهای از اختلالات گسترده عصب تصور کرد.[115]
توجه خاصی نسبت به عملکرد دوپامین در مسیر mesolimbic مغز شدهاست. توجهات بیش از حد منتج شده از یافتههای تصادفی است که phenothiazine مواد مخدر، که مسدودکننده عملکرد دوپامین است، میتواند علائم روان پریشی را کاهش دهد. این واقعیت وجود دارد که آمفتامینها، که منجر به آزاد شدن دوپامین میشوند، ممکن است علائم روان پریشی در اسکیزوفرنی را تشدید کنند.[116] فرضیه مؤثر دوپامین اسکیزوفرنی پیشنهاد میکند که فعالسازی بیش از حد گیرندههای D۲ علت (علائم مثبت) اسکیزوفرنی بود. اگر چه حدود ۲۰ سال این فرضیه بر اساس اثر مسدودکننده D۲ مشترک در تمام داروهای ضد روان پریشی بنا شد، اما تا اواسط دهه نود که PET و بررسیهای تصویربرداری مقطعنگاری رایانهای تکفوتونی شواهد پشتیبان را تأمین میکردند اثری از آن نبود. فرضیه دوپامین در حال حاضر، تا حدودی تنها به دلیل اینکه تجویز داروهای ضد روان پریشی جدید (تجویز داروی داروهای ضد روان پریشی نامنظم) میتوانند مؤثر تر از تجویز داروهای قدیمی (تجویز دارو داروهای ضد روان پریشی معمولی) باشند ساده تصور میشود، اما عملکرد سروتونین نیز مؤثر واقع میشود و ممکن است اندکی کمتر از دوپامین اثر مسدودکننده داشته باشد.[117]
انتقالدهندهٔ عصبی گلوتامات و کاهش عملکرد گیرنده گلوتامات NMDA در اسکیزوفرنی نیز مورد توجه قرار گرفتهاست، بیشتر به دلیل کاهش غیرطبیعی سطح گیرندههای گلوتامات یافت شده در مغزهای پس از مرگ کسانی که مبتلا به اسکیزوفرنی هستند،[118] و کشف اینکه داروهای مسدودکننده گلوتامات مانند پنسیلین و کتامین میتوانند مقلد علائم و مسائل شناختی مرتبط با این حالت باشند.[119] کاهش عملکرد گلوتامات به عملکرد ضعیف آزمون الزامی لپ قدامی مغز و عملکرد هیپوکامپ مرتبط است، و گلوتامات میتواند در عملکرد دوپامین، که هر دو در اسکیزوفرنی دخیل شدهاند تأثیرگذار باشد، واسطه مهم (و احتمالاً عملی) نقش مسیرهای گلوتامات در این حالت پیشنهاد میشوند.[120] اما علائم مثبت نسبت به تجویز داروی glutamatergic پاسخگو نیستند.[121]
تشخیص
اسکیزوفرنی یا بر اساس دو معیارهای انجمن روان پزشکی آمریکا «راهنمای تشخیصی و آماری اختلالات روانی»، نسخه DSM-IV-TR، یا سازمان بهداشت جهانی طبقهبندی آماری بینالمللی از بیماریها و مشکلات مرتبط با سلامت، ICD-۱۰ تشخیص داده میشود.[28] این معیارها از تجارب گزارش شده شخص، گزارش اختلال رفتاری، به دنبال یک ارزیابی بالینی توسط یک متخصص سلامت روانی استفاده میکنند. نشانههای مرتبط با اسکیزوفرنی بهطور پی در پی در جامعه رخ میدهد و بسیار سخت میشود به اسکیزوفرنی پی برد.[79] تا سال ۲۰۰۹ هیچ آزمون عینی وجود نداشت.[28]
معیارها
معیارهای ICD-۱۰ بهطور معمول در کشورهای اروپایی مورد استفاده قرار میگیرند، حال آنکه معیارهای DSM-IV-TR در ایالات متحده آمریکا و سایر نقاط جهان مورد استفاده قرار میگیرند، و در مطالعات پژوهشی متداول هستند. معیارهای ICD-۱۰ تأکید بیشتری بر علائم درجه اول اشنایدری دارند. در عمل، تشابه بین دو سیستم بالا است.[122]
با توجه به نسخه تجدید نظر شده چهارم «راهنمای تشخیصی و آماری اختلالات روانی» (DSM-IV-TR)، برای تشخیص ابتلا به اسکیزوفرنی، سه معیار مشخص باید در نظر گرفته شود:[123]
- علائم مشخصه: دو یا چند مورد زیر، که هر یک برای مدت طولانی در طول یک دوره یکماهه وجود دارند (یا کمتر، در صورتی که علائم صرفه نظر از درمان باشند).
- توهمات
- وهم و خیالات
- سخنان آشفته، که جلوهای از اختلال در تفکر رسمی است.
- رفتار به شدت آشفته (مانند نامناسب لباس پوشیدن، اغلب گریه کردن) یا رفتار جنون جوانی
- علائم منفی: تحت تأثیر کم توجهی عاطفی (فقدان یا کمبود در پاسخ عاطفی) قرار گرفتن، عجز گویایی (فقدان یا کمبود در گفتار)، یا نداشتن اختیار و اراده (فقدان یا کمبود انگیزه).
- اگر توهمها عجیب و غریب (bizarre) تشخیص داده شوند، یا یک صدای آمیخته با صحبتهای بیمار همزمان با انجام گرفتن اعمال بیمار، یا شنیدن دو یا چند صدا که در حال گفتگو با یکدیگر هستند را توهم شنیداری بحساب بیاوریم، تنها همین یک علامت برای تشخیص کافی است. ملاک اختلال در سخن زمانی قابل مشاهده است که به اندازه کافی بهطور قابل ملاحظه اختلال در ارتباطات شدید باشد.
- اختلال در عملکرد اجتماعی یا شغلی: برای مدت قابل توجهی از زمان شروع اختلال، یک یا چند منطقه عمده از عملکرد مانند کار، روابط بین فردی، یا مراقبت از خود، بهطور قابل توجهی پایینتر از سطح به دست آمده قبل از شروع اختلال هستند (در صورتیکه اختلال از دوران کودکی یا نوجوانی شروع شده باشد، فرد به سطح مورد انتظار پیشرفت تحصیلی، شغلی یا بین فردی نخواهد رسید).
- طول مدت قابل توجه:نشانههای مداوم اختلال حداقل بمدت ۶ ماه ادامه پیدا میکنند، در این دوره ۶ ماهه باید علائم مطابق ملاک تشخیصی A (علائم مرحله فعال) بمدت حداقل یکماه (در صورت درمان موفقیتآمیز، کوتاهتر) وجود داشته باشد و میتواند شامل دوره علائم مقدماتی با باقیه ای نیز باشد. طی مرحله مقدماتی یا باقیه ای، نشانههای اختلال اغلب بهصورت علائم منفی هستند یا ممکن است دو یا چند علامت از ملاک تشخیصی A به شکل خفیف مشاهده گردد (مثلا باورهای عجیب، تجارب ادراکی غیرعادی).
اگر نشانههای اختلال برای بیش از یک ماه ولی کمتر از شش ماه نمایان شوند، تشخیص اختلال حالت اسکیزوفرنی فرم است.[123] علائم روان پریشی که کمتر از یک ماه به طول میانجامند ممکن است به عنواناختلال روانی کوتاه تشخیص داده شود، و در شرایط مختلف ممکن است به عنوان اختلال روانی غیرقابل تشخیص دستهبندی شود. در صورتی که نشانههای اختلال خلقی بهطور قابل ملاحظهای نمایان شوند اسکیزوفرنی قابل تشخیص نیست (گر چه اختلال schizoaffective قابل تشخیص است. برای تشخیص افتراقی اسکیزوافکتیو و اسکیزوفرنی با علائم برجسته خلقی باید علائم خلقی کمتر از کل مدت علائم فعال و باقیمانده بیماری طول کشیده باشد)، یا اگر نشانههای اختلال پیش رونده فراگیر نمایان شوند مگر این که هذیان یا توهم برجسته نیز وجود داشته باشند، یا اگر علائم مستقیماً نتیجه فیزیولوژیکی شرایط یا موارد یک پزشک عمومی، مانند سوء استفاده از مواد مخدر یا داروها باشند، اسکیزوفرنی قابل تشخیص نیست.
زیر گروهها
DSM-IV-TR شامل پنج زیرگروه اسکیزوفرنی است، گر چه توصیه میشود پیشرفتهترین آن یعنی DSM-5 را از طبقهبندی جدید مجزا کنیم:[124][125]
- نوع پارانویایی (هذیانی): هذیانها یا توهمات شنیداری نمایان میشوند، اما اختلال در تفکر، رفتار آشفته، یا تملق عاطفی نمایان نمیشوند. توهمات سرکوب گرانه و / یا پرآب و تاب هستند، اما علاوه بر این، آیتمهای دیگری مانند حسادت، مذهب، یا شکایت جسمانی نیز ممکن است وجود داشته باشند. (DSM code 295.۳/ICD code F20.0)
- نوع نامنظم: به نام «اسکیزوفرنی جنون جوانی» موجود در ICD معروفند. جایی که اختلال فکری و عاطفه یکنواخت با هم وجود دارند. (DSM code 295.۱/ICD code F20.1)
- نوعی از جنون جوانی: این موضوع ممکن است تقریباً ناشی از بیحرکتی یا جلوهای از آشفتگی، حرکات بیهدف و بیمورد باشد. علائم میتوانند شامل نداشتن هوشیاری نسبی یا کامل جنون جوانی و انعطافپذیری مومی باشند. (DSM code 295.۲/ICD code F20.2)
- نوع نامشخص: علائم روانپریشی نمایانند، اما معیاری برای انواع پارانوئید، آشفتگی، یا جنون جوانی دیده نمیشود. (DSM code 295.۹/ICD code F20.3)
- نوع باقیمانده: که در آن علائم مثبت فقط در یک حساسیت پایین نمایانند. (DSM code 295.۶/ICD code F20.5)
ICD-۱۰ دو زیرگروه دیگر را معرفی میکند:[125]
- افسردگی پس از اسکیزوفرنی: بروز افسردگی پس از یک بیماری اسکیزوفرنی که در آن سطح پایینی از علائم اسکیزوفرنی هنوز هم ممکن است وجود داشته باشند. (ICD code F20.4)
- اسکیزوفرنی ساده: گسترش بیسر و صدا و پیشرونده علائم شاخص منفی بدون هیچ سابقهای از حالات روانی (ICD code F20.6)
تفاوت
علائم روان پریشی ممکن است در بسیاری از اختلالات روانی دیگر موجود باشند، از جمله اختلال دوقطبی،[126] اختلال شخصیت مرزی،[127] مسمومیت با مواد مخدر و جنون ناشی از مواد مخدر. توهمات («غیر-عجیب و غریب») نیز اختلال توهم، و برداشتهای اجتماعی دراختلال اضطراب اجتماعی، اختلال شخصیت گریزی و اختلال شخصیت موجود هستند. اسکیزوفرنی با اختلال وسواس (OCD) همراه است، بهطور قابل توجه بیشتر از آن است که بتوان به صورت شانسی در مورد آن بحث کرد، گر چه وسواسی که در OCD از توهمات اسکیزوفرنی رخ میدهد را به سختی میتوان تشخیص داد.[128]
بیشتر پزشکان عمومی و اعصاب و روان ممکن است ملزم به رد کردن بیماریهای پزشکی شوند که ممکن است به ندرت حاصل از علائمی شبیه اسکیزوفرنی روانی،[123] مانند: آشوب و اضطراب متابولیک، عفونت سیستماتیکی، سفلیس، HIV عفونت، صرع، و ضایعات مغز باشند. ممکن است رد کردنهذیان، که میتواند نشانه توهمات دیداری، شروع حاد و متغیر سطح هوشیاری، و نشانه بیماری زمینهای باشد لازم باشد. تحقیقات بهطور کلی به منظور عود کردن تکرار نمیشوند مگر اینکه نشانه «طبی» خاصی باشد یا ممکن است عوارض جانبی از دارو ضد جنون وجود داشته باشد.
پیشگیری
در حال حاضر شواهد و مدارک مبتنی بر اثر بخشی مداخلات زودرس برای جلوگیری از اسکیزوفرنی بینتیجه است.[129] حال آنکه شواهدی وجود دارد که مداخلهٔ زودهنگام در آنهایی که با یک فقره بیماری روانی همراه هستند ممکن است در کوتاهمدت نتایج بهبودشان را مهیا سازند، پس از پنج سال بهرهمندی کمی از این اقدامات وجود دارد.[28] تلاش برای جلوگیری از اسکیزوفرنی در مرحله علائم اولیه بیماری مطمئناً سودمند نیست و به همین دلیل از سال ۲۰۰۹ توصیه نمیشود.[130] پیشگیری در صورت نبودن نشانههای قابل اعتماد بعد از پیشرفت بیماری دشوار است.[131] با این حال، برخی از موارد اسکیزوفرنی میتواند به تعویق بیفتد یا احتمالاً با تشویق به پرهیز کردن از مصرف حشیش، به ویژه در میان جوانان میتواند به تعویق بیفتد.[131] افراد با سابقه خانوادگی اسکیزوفرنی ممکن است بیشتر در معرض خطر ابتلا به جنون ناشی از حشیش باشند.[96] و، یک پژوهش نشان داد که اختلالات روانی ناشی از حشیش در حدود نیمی از موارد پیشرفت شرایط روانی مداوم را به دنبال دارد.[132]
تحقیقات نظری دنباله رو استراتژیهایی هستند که ممکن است بیماری اسکیزوفرنی را کاهش دهند. به دنبال یک روش برای درک آنچه در سطح ژنتیک و عصبی اتفاق میافتد تا یک بیماری به حساب بیاید، بهطوریکه مداخلات زیست پزشکی میتوانند گسترده شوند. با این حال، آثار متعدد و متنوع ژنتیکی به هر اندازه که کوچک باشند، تعامل با محیط زیست را با مشکل مواجه میکنند. متناوباً، استراتژیهای بهداشت عمومی میتوانند عوامل انتخابی اقتصادی و اجتماعی باشند که در گروههای خاص به میزان بالایی از اسکیزوفرنی، به عنوان مثال در ارتباط با مهاجرت، قومیت یا فقر، به هم مرتبط هستند. گروه گستردهای از استراتژیها میتوانند از خدمات مربوط به اطمینان از حاملگی سالم و رشد سالم، از جمله در مناطق توسعه روانی مانند شناخت اجتماعی حمایت کنند. با این حال، به اندازه کافی شواهد و مدارکی دال بر اجرای ایدههایی که در زمان فعلی وجود دارند، و تعدادی از مسائل گستردهتری که مختص اسکیزوفرنی باشند موجود نیست[133][134]
مدیریت
درمان اولیه اسکیزوفرنی، مصادف با مصرف داروهای آنتی سایکوتیک است، که اغلب با ترکیبی از حمایتهای روانی و اجتماعی همراه هستند.[28] بستری شدن در بیمارستان ممکن است برای موارد وخیم یا بهطور داوطلبانه یا (در صورتی که قانون سلامت روانی به آن اجازه دهد) اجباری صورت پذیرد. بستری شدن طولانی مدت از مان شروع غیر نهادینه کردن در سالهای دهه ۱۹۵۰ غیرطبیعی است، هر چند هنوز هم اتفاق میافتد.[31]ارتباطات خدمات پشتیبانی از جمله سر زدن به مراکز، بازدید توسط اعضای جامعه بهداشت روانی، حامیان اشتغال[135] و پشتیبانی از گروهها، عادی است. برخی از شواهد نشان میدهد که ورزش منظم دارای اثرات مثبتی بر سلامت جسمی و روانی افراد مبتلا به اسکیزوفرنی است.[136]
پایه اصلی درمان: برطرف کردن خواستهٔ فرد در اولویت قرار دارد، رابطهٔ احساسی و پایدار، باور این که کسی اورا دوست دارد. اولویت دوم داروهای ضد روانپریشی به همراه مشاوره، آموزش شغلی و توانبخشی اجتماعی است.[137][5] هنوز روشن نیست که داروهای ضد روان پریشی معمول یا غیر معمول بهتر هستند.[138] در کسانی که با سایر داروهای ضد روانپزشکی بهبود نمییابند، ممکن است کلوزاپین تجویز شود. در شرایط جدی تر که خطر برای خود شخص و دیگران وجود دارد، ممکن است بستری شدن در بیمارستان لازم باشد، اگرچه اقامت در بیمارستان در حال حاضر کوتاهتر و کمتر از گذشتهاست.[31]
درمانهای تکنولوژیک
درمان با TMS تقریباً بیش از هشت سال است که محققین درمان اختلال اسکیزوفرنیا با TMS به کار میبرند. این روش بیشتر در مواردی آزمایش شدهاست که بیماران دارای توهمات مقاوم بودهاند ویا به درمانهای دارویی پاسخ نمیدادند. خاستگاه بهکارگیری این روش به مطالعاتی برمی گردد که نشان میدهند این نوع مداخله جدید در اختلالات خلقی مؤثر است. چندین مطالعه نشان دادهاند که TMS در قشر پیش پیشانی نیمکره چپ همان اثراتی را تولید میکند که داروهای ضدافسردگی ایجاد میکنند. افزون بر این، طبق شواهد مختلف، اثربخشی این رویکرد درمانی در اختلالاتی نظیر وسواس فکری- عملی و اختلال استرس پس از سانحه و شیدایی نیز نشان داده شدهاست. TMS برای نشانگان منفی اسکیزوفرنیا نشانگان منفی اسکیزوفرنیا مرتبط با نقص در عمل رد اجرایی است و جزء آن دسته از علایمی است که به داروهای نورولپتیک بسیار کند جواب میدهد. همچنین علائم منفی به داروهای ضد روان پریشی نسل اول) نظیر هالوپردول، تریفلوپرازین، کاربافازپن و… (جواب نمیدهند علیرغم اینکه داروهای ضدروانپریشی غیر کلاسیک نیز تا حدی میتواند این علائم را کنترل کند ولی اثر واقعی آنها بر چنین علایمی هنوز مبهم و ناشناخته است. به هر ترتیب با استفاده از (TMS) میتوان آن نواحی از قشر پیشانی را که در بهوجود آمدن این علایم نقش داشتهاند تحریک مغناطیسی نمود. تصاویر به دست آمده از مغز بیماران اسکیزوفرنیا نشان دادهاست که در ایجاد علایم منفی، کاهش فعالیت در منطقه قشر مخ نیمکره چپ به چشم میخورد. در واقع منطق زیربنایی درمان از طریق TMS برای علایم منفی اسکیزوفرنیا به این میپردازد که چون در این منطقه از کرتکس یک فعالیت پایین را شاهد هستیم لذا تحریک از طریق فرکانس بالا سبب فعالیت نورونی میشود. TMS برای نشانگان مثبت اسکیزوفرنیا توهم، هذیان، گفتار عجیب و غریب، اختلال در فکر، در زمره علایم مثبت اسکیزوفرنیا محسوب میشود. در میان علایم مثبت این بیماری بیشترین مطالعات بر روی توهم به خصوص) شنیداری (انجام شدهاست. توهم شنیداری در میان ۵۰–۷۰ درصد از بیماران اسکیزوفرنیا دیده میشود. معمولاً درمانهایی مبتنی بر دارو به صورت کامل انجام نمیشود یا علیرغم مصرف دارو بیمار همچنان این تَوَهُمات را دارد. این توهمات میتواند سبب پریشانی، ناتوانی کارکرد یا عدم کنترل بر رفتار شود. اسکیزوفرنیا در خصوص اثر بخشی rTMS بر علایم اسکیزوفرنیا نیز شواهدی وجود دارد که نشان میدهد این شیوه بر علایم منفی و توهمات شنیداری در افراد مبتلا مؤثر است. بهطور مثال در مقالهای که در سال ۲۰۰۴ ارائه شده، نشان داده شده قریب به اثر مطالعات حاکی از تأثیر rTMS بر بهبود علایم فوق بودهاند.[139]
دارو

راه اول برای درمان اختلال روانی مرتبط با اسکیزوفرنی تجویز داروی ضد روان پریشی است،[140] که میتواند علائم مثبت روان پریشی را در حدود ۷–۱۴ روز کاهش دهد. داروهای ضد روان پریشی، به هر حال، به میزان قابل توجهی نسبت به بهبود علائم منفی و اختلال در شناخت ضعیف هستند.[53][141] استفاده دراز مدت از این دارو، خطر عود را کاهش میدهد.[142]
انتخاب داروی ضد روان پریشی برای مصرف بر اساس منافع، خطرات و هزینهها است.[28] جای بحث دارد که کدام دسته بهتر هستند، معمولی یا داروهای ضد روان پریشی نامنظم.[143] در زمانی که داروهای ضد روان پریشی معمولی به مقدار کم نسبت به متوسط دفعات و مقدار دوزهای مصرف دارو مورد استفاده قرار میگیرند، هر دو دارو به یک اندازه علائم افت یا عود را نشان میدهند.[144] در ۴۰–۵۰٪ از افراد خوب جواب میدهد، در ۳۰–۴۰٪ از افراد نسبتاً جوابگو است، و در ۲۰٪ از افراد باعث مقاومت در برابر درمان شدهاست (از بین رفتن علائم، بعد از شش هفته با توجه به دو یا سه داروی ضد روان پریشی مختلف بهطور رضایت بخشی پاسخگو است).[53] Clozapine (کلوزاپین) برای کسانی که پاسخ ضعیفی نسبت به داروهای دیگر دارند درمان مؤثری است، اما احتمال عوارض جانبی وخیمی نسبت به agranulocytosis (آگرانولوسیتوز) دارد (کاهش تعداد سلولهای سفید خون در ۱–۴٪).[28][79][145]
توجه داشته باشید که عوارض جانبی داروهای ضد روان پریشی معمولی میزان بیشتری از عوارض جانبی اکستراپیرامیدال را به دنبال دارند در حالی که داروهای ضد روان پریشی نامنظم افزایش قابل توجه وزن، دیابت و خطر ابتلاء به سندرم متابولیک را به دنبال دارند.[144] حال آن که داروهای ضد روان پریشی نامنظم عوارض جانبی اکستراپیرامیدال کمتری دارند که این اختلافات نسبتاً کم هستند.[146] برخی از داروهای ضد روان پریشی نامنظم از قبیل quetiapine (کوئتیاپین) و risperidone (ریسپریدون) نسبت به داروهای روان پریشی معمولی perphenazine (پرفنازین) با خطر جدی مرگ همراه هستند، در حالی که clozapine (کلوزاپین) با کمترین خطر مرگ همراه است.[147] هنوز مشخص نیست که آیا داروهای ضد روان پریشی جدید شانس ابتلاء به سندرم نورولپتیک بدخیم، که یک اختلال عصبی نادر ولی جدی است را کاهش میدهند یا خیر.[148]
برای افرادی که مایل یا قادر به اخذ دارو بهطور منظم، نیستند، انبار پی در پی تدارکات داروهای ضد روان پریشی ممکن است به منظور کنترل نظارت مورد استفاده قرار بگیرند.[149] آنها به نسبت زیادی خطر مربوط به داروهای خوراکی را کاهش میدهند.[142] هنگامی که در ترکیب با اختلالات روانی استفاده میشوند، ممکن است پیوسته در دراز مدت درمان را بهبود دهد.[149]
روانی اجتماعی
شماری از مداخلات روانی اجتماعی ممکن است در درمان اسکیزوفرنی مفید باشند که عبارتند از: خانواده درمانی،[150] ارتباط درمانی مثبت، اشتغال، بازسازی شناخت،[151] آموزش مهارت درمان شناخت رفتاری (CBT)، مداخلات اقتصادی اعتباری، و مداخلات روانی اجتماعی به منظور مواد مصرفی و کنترل وزن.[151] خانواده درمانی یا آموزشی، که کل سیستم خانواده را نسبت به یک فرد، مخاطب قرار دهد، ممکن است عود شدن بیماری و بستری شدن در بیمارستان را کاهش دهد.[152] شواهد و مدارک مؤثر CBT در مورد کاهش علائم یا جلوگیری از عود کردن بیماری اندک است.[153][154] هنر یا درام درمانی به خوبی مورد تحقیق قرار نگرفتهاست.[155][156]
پیشبینی
اسکیزوفرنی هزینههای جانی و مالی بسیاری دارد.[28] اسکیزوفرنی به کاهش امید به زندگی از ۱۲–۱۵ سال منتج میشود، در درجه اول به دلیل به همراه داشتن چاقی، بیحرکتی در طول زندگی روزمره، و سیگار کشیدن، افزایش میزان خودکشی نقش کمتری را ایفا میکند.[28] این تفاوتها در امید به زندگی بین سالهای s۱۹۷۰ و s۱۹۹۰ افزایش یافتهاست،[157] و بین سال۱۹۹۰s و دهه اول قرن 21st تغییر قابل ملاحظهای در نظام سلامت با در دسترس بودن مراقبتهای گسترده نداشتهاست (فنلاند).[147]
اسکیزوفرنی یکی از علل عمده ناتوانی است، با فعال شدن جنون به سه دسته بیشترین ناتوانی پس از quadriplegia و جنون و در صدر آن paraplegia و کوری تقسیمبندی میشود.[158] حدود سه چهارم از افراد مبتلا به اسکیزوفرنی همراه با عود کردن بیماری از ناتوانی مداومی برخوردارند.[53] برخی از مردم بهطور کامل بهبود مییابند و دیگران برخوردهای خوب و مناسبی در جامعه دارند.[159] بسیاری از افراد مبتلا به اسکیزوفرنی، بهطور مستقل با پشتیبانی جامعه زندگی میکنند.[28] در افراد مبتلا به جنون با توجه به قسمت اول در ۴۲٪ موارد از نتیجه خوبی در دراز مدت، نتیجه متوسط در ۳۵٪ و یک نتیجه ضعیف در ۲۷٪ برخوردارند.[160] به نظر میرسد نتایج بدست آمده مرتبط با اسکیزوفرنی در در حال توسعه نسبت به کشورهای توسعه یافته بهتر است.[161] با این حال، این نتیجهگیریها، زیر سؤال رفتهاند.[162][163]
یک نرخ خودکشی بیش از حد متوسط در افراد مبتلا به اسکیزوفرنی موجود است. این مهم ۱۰٪ ذکر شدهاست، اما اکثر تحلیلهای اخیر مطالعاتی و آماری در یک تجدید نظر ۴٫۹٪ برآورد کردهاند، که اغلب در دوران پس از شروع یا اولین زمان بستری شدن در بیمارستان اتفاق میافتد.[164] در اکثر مواقع بیش از (۲۰ تا ۴۰ درصد) حداقل یک بار اقدام به خودکشی میکنند.[165][166] انواع مختلفی از عوامل خطر وجود دارد، از جمله جنس مذکر، افسردگی، و بهره هوشی بالا.[165]
اسکیزوفرنی و سیگار کشیدن یک ارتباط تنگاتنگ در مطالعات سراسر جهان از خود نشان دادهاند.[167][168] مصرف سیگار در افراد مبتلا به اسکیزوفرنی بسیار شایعتر از سایر افراد است. ۸۰٪ تا ۹۰٪ این بیماران سیگار میکشند در حالیکه تنها ۲۰٪ از جمعیت عمومی سیگاری هستند.[168] همچنین اسکیزوفرنیهای سیگاری علاقه بیشتری به سیگار کشیدن دارند و سیگارهای با نیکوتین بالا را ترجیح میدهند.[166]
نظریه قابل قبولی در مورد دلیل شیوع مصرف سیگار در این بیماران وجود ندارد. برخی فرضیات مصرف سیگار در این افراد را نوعی خوددرمانی برای کاهش استرس و تنظیم تفکر یا کاهش عوارض جانبی داروهای ضد اسکیزوفرنی میدانند اما از سوی دیگر اثرات منفی سیگار میتواند در مجموع نتیجه بدتری برای این بیماران داشته باشد. با توجه به اینکه مدارک موجود در مورد آسیبها و منافع سیگار کشیدن ضدونقیض است در مورد نحوه برخورد با سیگار کشیدن این بیماران اختلاف نظر است. بهطور تاریخی روانپزشکان این بیماران را از سیگار کشیدن منع نمیکنند و معتقدند افرادی که به مشکلات جدی ذهنی مبتلا هستند و استرس و فشارهای شدید را تحمل میکنند حق سیگار کشیدن را به عنوان یک فعالیت لذتبخش هرچند مخرب دارند. در برخی موارد نیز در بیمارستانهای روانی سیگار به عنوان یک جایزه و محرومیت از سیگار به عنوان یک تنبیه در نظر گرفته میشود. اما تحقیقات جدیدی که منفعت ترک سیگار در طولانی مدت را نشان میدهد موجب شده تا اکنون ایده مخالفت با مصرف سیگار نظریه غالبتری باشد. با این حال هرچند در حال حاضر در بیشتر کلینیکهای سلامت روانی قطع سیگار یک هدف است اما در مورد شیوه موفق رسیدن به این هدف تحقیقات قابل قبولی انجام نشدهاست. همچنین در تحقیقاتی که بعد از قطع سیگار انجام شده نشانهای حاکی از تأثیر قطع سیگار بر بهتر شدن یا بدتر شدن این بیماران دیده نشدهاست.[169]
برخی از شواهد نشان میدهد که احتمالاً اسکیزوفرنی پارانویید نسبت به انواع دیگر اسکیزوفرنی به منظور زندگی مستقل و عملکرد شغلی چشمانداز بهتری دارد.[170]
اپیدمیولوژی (همهگیرشناسی)
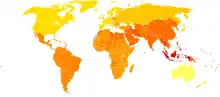
no data
≤ ۱۸۵
185–197
197–207
207–218
218–229
229–240
|
240–251
251–262
262–273
273–284
284–295
≥ ۲۹۵
|
حد۰٫۳–۰٫۷٪ از افراد در برخی از مراحل زندگی خود[28] یا ۲۴ میلیون نفر در سراسر جهان تا سال ۲۰۱۱ تحت تأثیر اسکیزوفرنی قرار میگیرند،[171] اسکیزوفرنی غالباً در مردان ۱٫۴ برابر بیشتر از زنان و بهطور معمول در مردان زودتر رخ میدهد[79]- اوج سن شروع، ۲۰–۲۸ سال برای مردان و ۲۶–۳۲ سال برای زنان است.[172] در بدو دوران کودکی بسیار نادرتر از،[173] بدو میان سالی – کهنسالی است.[174] علیرغم دانش دریافت شده مبنی بر اینکه اسکیزوفرنی با نرخ مشابهی در سراسر جهان رخ میدهد، شیوع آن در سراسر جهان متفاوت است.
پیشینه
علایم این بیماری در گذشتههای دور نیز شناخته شده بود؛ ولی پیشینیان تعبیرهای اسطورهای برای آن داشتند. در گذشتهها مردمان قدیم عقاید اسطورهای نسبت به این بیماری داشتند که امروزه این عقاید تغییرات زیادی کردهاست. در گذشته به روانگسیختگی «جنون جوانی» میگفتند که امروزه چندان مورد پسند روانپزشکان و روانشناسان نیست.[175][176] پیشینیان میگفتند دیوانه کسی است که دیو را میبیند و مجنون کسی است که جن را میبیند. این همان روانگسیختگی است. روانگسیختگی نوعی از بیماری است که بیمار موجودی را میبیند که دیگران نمیبینند و مردم به این دلیل که آن موجود مورد ادعا را نمیبینند به فردی که آن موجود را میبیند مجنون یا دیوانه میگویند. به این بیماری در قدیم دیوانگی یا جن زدگی یا آل زدگی میگفتند.
در قرن نوزدهم پزشکان این بیماری را به عنوان جنون و دیوانگی محض میانگاشتند و در اوسط همین قرن بندیکت اوگوستن مورل برای اولین بار به توصیف این بیماری در کتاب خود پرداخت و از آن به عنوان «توقف ناگهانی تمام قوای روحی» یاد کرد. این بیماری در آن زمان اغلب در دسته هیستری بهشمار میرفت و به آن هیستری گیج و منگ میگفتند.[177]
در اواخر قرن نوزدهم امیل کرپلین، روانپزشک آلمانی، این بیماری را جنون زودرس نامید که به فراگیری این بیماری نزد جوانان و نوجوانان بازمیگشت. در نهایت اُیگِن بلویلر، روانپزشک سوئیسی، کلمه اسکیزوفرنی را در جهت دفاع از روانکاوی فروید ابداع کرد و به تعریف عوارض این بیماری پرداخت. فروید لفظ پارافرنی را برای این بیماری مناسب تر میدانست.[177]
منابع
- Jones D (2003) [1917]. Roach P, Hartmann J, Setter J, eds. English Pronouncing Dictionary. Cambridge: Cambridge University Press. ISBN 978-3-12-539683-8.
- "Schizophrenia Fact sheet". www.who.int. 4 October 2019. Retrieved 22 January 2020.
- "NIMH» Schizophrenia". www.nimh.nih.gov. May 2020. Retrieved 27 December 2020.
- "Medicinal treatment of psychosis/schizophrenia". Swedish Agency for Health Technology Assessment and Assessment of Social Services (SBU). 21 November 2012. Archived from the original on 29 June 2017. Retrieved 26 June 2017.
- Owen MJ, Sawa A, Mortensen PB (July 2016). "Schizophrenia". Lancet. 388 (10039): 86–97. doi:10.1016/S0140-6736(15)01121-6. PMC 4940219. PMID 26777917.
- Gruebner O, Rapp MA, Adli M, et al. (February 2017). "Cities and mental health". Deutsches Ärzteblatt International. 114 (8): 121–127. doi:10.3238/arztebl.2017.0121. PMC 5374256. PMID 28302261.
- Diagnostic and statistical manual of mental disorders: DSM-5 (5th ed.). Arlington, VA: American Psychiatric Association. 2013. pp. 99–105. ISBN 978-0-89042-555-8.
- Ferri FF (2010). Ferri's differential diagnosis: a practical guide to the differential diagnosis of symptoms, signs, and clinical disorders (2nd ed.). Philadelphia, PA: Elsevier/Mosby. p. Chapter S. ISBN 978-0-323-07699-9.
- Paris J (December 2018). "Differential Diagnosis of Borderline Personality Disorder". The Psychiatric Clinics of North America. 41 (4): 575–582. doi:10.1016/j.psc.2018.07.001. PMID 30447725.
- Laursen TM, Nordentoft M, Mortensen PB (2014). "Excess early mortality in schizophrenia". Annual Review of Clinical Psychology. 10: 425–48. doi:10.1146/annurev-clinpsy-032813-153657. PMID 24313570.
- Ferri FF (2019). Ferri's clinical advisor 2019: 5 books in 1. pp. 1225–1226. ISBN 9780323530422.
- GBD 2015 Mortality and Causes of Death Collaborators (October 2016). "Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015". Lancet. 388 (10053): 1459–1544. doi:10.1016/s0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
- «روانگسیختگی» [روانشناسی] همارزِ «اسکیزوفرنی/شیزوفرنی» (به انگلیسی: schizophrenia)؛ منبع: گروه واژهگزینی. جواد میرشکاری، ویراستار. دفتر نهم. فرهنگ واژههای مصوب فرهنگستان. تهران: انتشارات فرهنگستان زبان و ادب فارسی. شابک ۹۷۸-۹۶۴-۷۵۳۱-۱۸-۴ (ذیل سرواژهٔ روانگسیختگی)
- "Types of psychosis". www.mind.org.uk. Retrieved 25 January 2020.
- "Psychiatric comorbidity among adults with schizophrenia: A latent class analysis". Psychiatry Research. 210 (1): 16–20. 2013. doi:10.1016/j.psychres.2013.05.013. ISSN 0165-1781. PMC 3800495. PMID 23726869.
- McMillan, Katherine A; Enns, Murray W; Cox, Brian James; Sareen, Jitender (2009). "Comorbidity of Axis I and II Mental Disorders with Schizophrenia and Psychotic Disorders: Findings from the National Epidemiologic Survey on Alcohol and Related Conditions". The Canadian Journal of Psychiatry. 54 (7): 477–486. doi:10.1177/070674370905400709. ISSN 0706-7437.
- Achim, Amélie M.; Maziade, Michel; Raymond, Éric; Olivier, David; Mérette, Chantal; Roy, Marc-André (2011). "How Prevalent Are Anxiety Disorders in Schizophrenia? A Meta-Analysis and Critical Review on a Significant Association". Schizophrenia Bulletin. 37 (4): 811–821. doi:10.1093/schbul/sbp148. ISSN 0586-7614. PMC 3122284. PMID 19959704.
- Javitt DC (June 2014). "Balancing therapeutic safety and efficacy to improve clinical and economic outcomes in schizophrenia: a clinical overview". The American Journal of Managed Care. 20 (8 Suppl): S160–5. PMID 25180705.
- James SL, Abate D (November 2018). "Global, regional, and national incidence, prevalence, and years lived with disability for 354 diseases and injuries for 195 countries and territories, 1990–2017: a systematic analysis for the Global Burden of Disease Study 2017". The Lancet. 392 (10159): 1789–1858. doi:10.1016/S0140-6736(18)32279-7. PMC 6227754. PMID 30496104.
- Saha, Sukanta; Chant, David; Welham, Joy; McGrath, John (2005). "A systematic review of the prevalence of schizophrenia". PLOS Medicine. 2 (5): e141. doi:10.1371/journal.pmed.0020141. ISSN 1549-1676. PMC 1140952. PMID 15916472.
- Saha, Sukanta; Chant, David; McGrath, John (2007). "A systematic review of mortality in schizophrenia: is the differential mortality gap worsening over time?". Archives of General Psychiatry. 64 (10): 1123–1131. doi:10.1001/archpsyc.64.10.1123. ISSN 0003-990X. PMID 17909124.
- van de Leemput J, Hess JL, Glatt SJ, Tsuang MT (2016). "Genetics of Schizophrenia: Historical Insights and Prevailing Evidence". Advances in Genetics. 96: 99–141. doi:10.1016/bs.adgen.2016.08.001. PMID 27968732.
- Parakh P, Basu D (August 2013). "Cannabis and psychosis: have we found the missing links?". Asian Journal of Psychiatry (Review). 6 (4): 281–7. doi:10.1016/j.ajp.2013.03.012. PMID 23810133.
Cannabis acts as a component cause of psychosis, that is, it increases the risk of psychosis in people with certain genetic or environmental vulnerabilities, though by itself, it is neither a sufficient nor a necessary cause of psychosis.
- Vita A, Barlati S (May 2018). "Recovery from schizophrenia: is it possible?". Current Opinion in Psychiatry. 31 (3): 246–255. doi:10.1097/YCO.0000000000000407. PMID 29474266. S2CID 35299996.
- Lawrence, Ryan E.; First, Michael B.; Lieberman, Jeffrey A. (2015). "Chapter 48: Schizophrenia and Other Psychoses". In Tasman, Allan; Kay, Jerald; Lieberman, Jeffrey A.; First, Michael B.; Riba, Michelle B. Psychiatry (fourth ed.). John Wiley & Sons, Ltd. pp. 798, 816, 819. doi:10.1002/9781118753378.ch48. ISBN 978-1-118-84547-9.
- Killaspy H (September 2014). "Contemporary mental health rehabilitation". East Asian Archives of Psychiatry. 24 (3): 89–94. PMID 25316799.
- Charlson FJ, Ferrari AJ, Santomauro DF, et al. (17 October 2018). "Global Epidemiology and Burden of Schizophrenia: Findings From the Global Burden of Disease Study 2016". Schizophrenia Bulletin. 44 (6): 1195–1203. doi:10.1093/schbul/sby058. PMC 6192504. PMID 29762765.
- van Os J, Kapur S (August 2009). "Schizophrenia" (PDF). Lancet. 374 (9690): 635–45. doi:10.1016/S0140-6736(09)60995-8. PMID 19700006. S2CID 208792724. Archived from the original (PDF) on 23 June 2013. Retrieved 23 December 2011.
- Hor K, Taylor M (November 2010). "Suicide and schizophrenia: a systematic review of rates and risk factors". Journal of Psychopharmacology. 24 (4 Suppl): 81–90. doi:10.1177/1359786810385490. PMC 2951591. PMID 20923923.
- Siskind D, Siskind V, Kisely S (November 2017). "Clozapine Response Rates among People with Treatment-Resistant Schizophrenia: Data from a Systematic Review and Meta-Analysis". Canadian Journal of Psychiatry. 62 (11): 772–777. doi:10.1177/0706743717718167. PMC 5697625. PMID 28655284.
- Becker T, Kilian R (2006). "Psychiatric services for people with severe mental illness across western Europe: what can be generalized from current knowledge about differences in provision, costs and outcomes of mental health care?". Acta Psychiatrica Scandinavica. Supplementum. 113 (429): 9–16. doi:10.1111/j.1600-0447.2005.00711.x. PMID 16445476. S2CID 34615961.
- Capdevielle D, Boulenger JP, Villebrun D, Ritchie K (September 2009). "[Schizophrenic patients' length of stay: mental health care implication and medicoeconomic consequences]". Encephale (به فرانسوی). 35 (4): 394–9. doi:10.1016/j.encep.2008.11.005. PMID 19748377.
- Narayan KK, Kumar DS (January 2012). "Disability in a Group of Long-stay Patients with Schizophrenia: Experience from a Mental Hospital". Indian Journal of Psychological Medicine. 34 (1): 70–5. doi:10.4103/0253-7176.96164. PMC 3361848. PMID 22661812.
- "Psychosis and schizophrenia in adults: treatment and management" (PDF). NICE. Mar 2014. pp. 4–34. Archived from the original (PDF) on 20 April 2014. Retrieved 19 April 2014.
- Stępnicki P, Kondej M, Kaczor AA (20 August 2018). "Current Concepts and Treatments of Schizophrenia". Molecules. 23 (8): 2087. doi:10.3390/molecules23082087. PMC 6222385. PMID 30127324.
- Sims A. Symptoms in the mind: an introduction to descriptive psychopathology. Philadelphia: W. B. Saunders; 2002. ISBN 0-7020-2627-1.
- "NIMH » RAISE Questions and Answers". www.nimh.nih.gov. Retrieved 29 December 2019.
- Marshall M (September 2005). "Association between duration of untreated psychosis and outcome in cohorts of first-episode patients: a systematic review". Archives of General Psychiatry. 62 (9): 975–83. doi:10.1001/archpsyc.62.9.975. PMID 16143729.
- Kneisl C. and Trigoboff E.(2009). Contemporary Psychiatric- Mental Health Nursing. 2nd edition. London: Pearson Prentice Ltd. p. 371
- Carson VB (2000). Mental health nursing: the nurse-patient journey W.B. Saunders.ISBN 978-0-7216-8053-8. p. 638.
- Császár N, Kapócs G, Bókkon I (27 May 2019). "A possible key role of vision in the development of schizophrenia". Reviews in the Neurosciences. 30 (4): 359–379. doi:10.1515/revneuro-2018-0022. PMID 30244235. S2CID 52813070.
- American Psychiatric Association. Task Force on DSM-IV. (2000). Diagnostic and statistical manual of mental disorders: DSM-IV-TR. American Psychiatric Pub. pp. 299–304. ISBN 978-0-89042-025-6.
- Heinz A, Voss M, Lawrie SM, et al. (September 2016). "Shall we really say goodbye to first rank symptoms?". European Psychiatry. 37: 8–13. doi:10.1016/j.eurpsy.2016.04.010. PMID 27429167. S2CID 13761854.
- "National Institute of Mental Health". Archived from the original on 28 September 2011. Retrieved 2 October 2011.
- Adida M, Azorin JM, Belzeaux R, Fakra E (December 2015). "[Negative Symptoms: Clinical and Psychometric Aspects]". L'Encephale. 41 (6 Suppl 1): 6S15–7. doi:10.1016/S0013-7006(16)30004-5. PMID 26776385.
- Mach C, Dollfus S (April 2016). "[Scale for Assessing Negative Symptoms in Schizophrenia: A Systematic Review]". L'Encephale. 42 (2): 165–71. doi:10.1016/j.encep.2015.12.020. PMID 26923997.
- Waltz JA, Gold JM (2016). "Motivational Deficits in Schizophrenia and the Representation of Expected Value". Current Topics in Behavioral Neurosciences. 27: 375–410. doi:10.1007/7854_2015_385. ISBN 978-3-319-26933-7. PMC 4792780. PMID 26370946.
- Husain M, Roiser JP (August 2018). "Neuroscience of apathy and anhedonia: a transdiagnostic approach". Nature Reviews. Neuroscience. 19 (8): 470–484. doi:10.1038/s41583-018-0029-9. PMID 29946157. S2CID 49428707.
- Galderisi S, Mucci A, Buchanan RW, Arango C (August 2018). "Negative symptoms of schizophrenia: new developments and unanswered research questions". The Lancet. Psychiatry. 5 (8): 664–677. doi:10.1016/S2215-0366(18)30050-6. PMID 29602739.
- Klaus F, Dorsaz O, Kaiser S (19 September 2018). "[Negative symptoms in schizophrenia - overview and practical implications]". Revue médicale suisse. 14 (619): 1660–1664. PMID 30230774.
- Batinic B (June 2019). "Cognitive Models of Positive and Negative Symptoms of Schizophrenia and Implications for Treatment". Psychiatria Danubina. 31 (Suppl 2): 181–184. PMID 31158119.
- Velligan DI and Alphs LD. Negative Symptoms in Schizophrenia: The Importance of Identification and Treatment. Psychiatric Times. March 1, 2008;25(3).
- Smith T, Weston C, Lieberman J. Schizophrenia (maintenance treatment). Am Fam Physician. 2010;82(4):338–9. PMID 20704164.
- Bortolon C, Macgregor A, Capdevielle D, Raffard S (September 2018). "Apathy in schizophrenia: A review of neuropsychological and neuroanatomical studies". Neuropsychologia. 118 (Pt B): 22–33. doi:10.1016/j.neuropsychologia.2017.09.033. PMID 28966139. S2CID 13411386.
- Marder SR, Kirkpatrick B (May 2014). "Defining and measuring negative symptoms of schizophrenia in clinical trials". European Neuropsychopharmacology. 24 (5): 737–43. doi:10.1016/j.euroneuro.2013.10.016. PMID 24275698. S2CID 5172022.
- Tatsumi K, Kirkpatrick B, Strauss GP, Opler M (April 2020). "The brief negative symptom scale in translation: A review of psychometric properties and beyond". European Neuropsychopharmacology. 33: 36–44. doi:10.1016/j.euroneuro.2020.01.018. PMID 32081498. S2CID 211141678.
- Klaus F, Kaiser S, Kirschner M (June 2018). "[Negative Symptoms in Schizophrenia - an Overview]". Therapeutische Umschau. 75 (1): 51–56. doi:10.1024/0040-5930/a000966. PMID 29909762.
- Wójciak P, Rybakowski J (30 April 2018). "Clinical picture, pathogenesis and psychometric assessment of negative symptoms of schizophrenia". Psychiatria Polska. 52 (2): 185–197. doi:10.12740/PP/70610. PMID 29975360.
- Bozikas VP, Andreou C (February 2011). "Longitudinal studies of cognition in first episode psychosis: a systematic review of the literature". The Australian and New Zealand Journal of Psychiatry. 45 (2): 93–108. doi:10.3109/00048674.2010.541418. PMID 21320033. S2CID 26135485.
- Shah JN, Qureshi SU, Jawaid A, Schulz PE (June 2012). "Is there evidence for late cognitive decline in chronic schizophrenia?". The Psychiatric Quarterly. 83 (2): 127–44. doi:10.1007/s11126-011-9189-8. PMID 21863346. S2CID 10970088.
- Biedermann F, Fleischhacker WW (August 2016). "Psychotic disorders in DSM-5 and ICD-11". CNS Spectrums. 21 (4): 349–54. doi:10.1017/S1092852916000316. PMID 27418328. S2CID 24728447.
- Vidailhet P (September 2013). "[First-episode psychosis, cognitive difficulties and remediation]". L'Encephale. 39 Suppl 2: S83–92. doi:10.1016/S0013-7006(13)70101-5. PMID 24084427.
- Hashimoto K (5 July 2019). "Recent Advances in the Early Intervention in Schizophrenia: Future Direction from Preclinical Findings". Current Psychiatry Reports. 21 (8): 75. doi:10.1007/s11920-019-1063-7. PMID 31278495. S2CID 195814019.
- Green MF, Horan WP, Lee J (June 2019). "Nonsocial and social cognition in schizophrenia: current evidence and future directions". World Psychiatry. 18 (2): 146–161. doi:10.1002/wps.20624. PMC 6502429 Check
|pmc=value (help). PMID 31059632. - Javitt DC, Sweet RA (September 2015). "Auditory dysfunction in schizophrenia: integrating clinical and basic features". Nature Reviews. Neuroscience. 16 (9): 535–50. doi:10.1038/nrn4002. PMC 4692466. PMID 26289573.
- Megreya AM (2016). "Face perception in schizophrenia: a specific deficit". Cognitive Neuropsychiatry. 21 (1): 60–72. doi:10.1080/13546805.2015.1133407. PMID 26816133. S2CID 26125559.
- Murante T, Cohen CI (January 2017). "Cognitive Functioning in Older Adults With Schizophrenia". Focus (American Psychiatric Publishing). 15 (1): 26–34. doi:10.1176/appi.focus.20160032. PMC 6519630 Check
|pmc=value (help). PMID 31975837. - Eack SM (July 2012). "Cognitive remediation: a new generation of psychosocial interventions for people with schizophrenia". Social Work. 57 (3): 235–46. doi:10.1093/sw/sws008. PMC 3683242. PMID 23252315.
- Pomarol-Clotet E, Oh M, Laws KR, McKenna PJ (February 2008). "Semantic priming in schizophrenia: systematic review and meta-analysis". The British Journal of Psychiatry. 192 (2): 92–7. doi:10.1192/bjp.bp.106.032102. hdl:2299/2735. PMID 18245021.
- Goldberg TE, Keefe RS, Goldman RS, Robinson DG, Harvey PD (April 2010). "Circumstances under which practice does not make perfect: a review of the practice effect literature in schizophrenia and its relevance to clinical treatment studies". Neuropsychopharmacology. 35 (5): 1053–62. doi:10.1038/npp.2009.211. PMC 3055399. PMID 20090669.
- Addington J, Cadenhead KS, Cannon TD, et al. . North American prodrome longitudinal study: a collaborative multisite approach to prodromal schizophrenia research. Schizophrenia Bulletin. 2007;33(3):665–72. doi:10.1093/schbul/sbl075. PMID 17255119.
- Cullen KR, Kumra S, Regan J et al. . Atypical Antipsychotics for Treatment of Schizophrenia Spectrum Disorders. Psychiatric Times. 2008;25(3).
- Amminger GP, Leicester S, Yung AR, et al. . Early onset of symptoms predicts conversion to non-affective psychosis in ultra-high risk individuals. Schizophrenia Research. 2006;84(1):67–76. doi:10.1016/j.schres.2006.02.018. PMID 16677803.
- Parnas J, Jorgensen A. Pre-morbid psychopathology in schizophrenia spectrum. British Journal of Psychiatry. 1989;115:623–7. PMID 2611591.
- Coyle, Joseph (2006). "Chapter 54: The Neurochemistry of Schizophrenia". In Siegal, George J; Albers, R. Wayne; Brady, Scott T; Price, Donald. Basic Neurochemistry: Molecular, Cellular and Medical Aspects (Textbook)
|format=requires|url=(help) (7th ed.). Burlington, MA: Elsevier Academic Press. p. 876. ISBN 0-12-088397-X. - Clinical Psychopathology. 5 ed. New York: Grune & Stratton; 1959.
- Cermolacce, M. , Sass, L. and Parnas, J. , 2010. What is bizarre in bizarre delusions? A critical review. Schizophrenia bulletin, 36(4), pp.667-679.
- Nordgaard J, Arnfred SM, Handest P, Parnas J. The diagnostic status of first-rank symptoms. Schizophrenia Bulletin. 2008;34(1):137–54. doi:10.1093/schbul/sbm044. PMID 17562695.
- Picchioni MM, Murray RM. Schizophrenia. BMJ. 2007;335(7610):91–5. doi:10.1136/bmj.39227.616447.BE. PMID 17626963.
- Drake RJ, Lewis SW. Early detection of schizophrenia. Current Opinion in Psychiatry. 2005;18(2):147–50. doi:10.1097/00001504-200503000-00007. PMID 16639167.
- O'Donovan MC, Williams NM, Owen MJ. Recent advances in the genetics of schizophrenia. Hum. Mol. Genet.. 2003;12 Spec No 2:R125–33. doi:10.1093/hmg/ddg302. PMID 12952866.
- McLaren JA, Silins E, Hutchinson D, Mattick RP, Hall W. Assessing evidence for a causal link between cannabis and psychosis: a review of cohort studies. Int. J. Drug Policy. 2010;21(1):10–9. doi:10.1016/j.drugpo.2009.09.001. PMID 19783132.
- O'Donovan MC, Craddock NJ, Owen MJ. Genetics of psychosis; insights from views across the genome. Hum. Genet.. 2009;126(1):3–12. doi:10.1007/s00439-009-0703-0. PMID 19521722.
- Craddock N, Owen MJ. The Kraepelinian dichotomy - going, going... But still not gone. The British Journal of Psychiatry. 2010;196:92–95. doi:10.1192/bjp.bp.109.073429. PMID 20118450.
- Crow TJ. The 'big bang' theory of the origin of psychosis and the faculty of language. Schizophrenia Research. 2008;102(1–3):31–52. doi:10.1016/j.schres.2008.03.010. PMID 18502103.
- Mueser KT, Jeste DV. Clinical Handbook of Schizophrenia. New York: Guilford Press; 2008. ISBN 1-59385-652-0. p. 22–23.
- در این پژوهش دیاِناِی سی و هفت هزار بیمار مبتلا به اسکیزوفرنی را با ۱۱۰ هزار فرد سالم مقایسه کردند. این مقایسه به شناسایی ۱۲۸ شکل متفاوت (واریاسیون) ژنتیکی در ۱۰۸ نقطه (location) روی کروموزومها منجر شد، از این بین نقش ۸۳ ژن تابهحال کاملاً ناشناخته بود. این پژوهش بینالمللی (با مشارکت ۳۵ کشور) که به سرپرستی دانشگاه کاردیف در ولز انجام گرفته جامعترین پژوهش ژنتیکی بر روی اسکیزوفرنی است. نتایج این پژوهش تحولی عمده در شناخت این بیماری و درمان آن ایجاد خواهد کرد.
- هشتاد ژن اسکیزوفرنی شناسایی شد بیبیسی فارسی
- Van Os J. Does the urban environment cause psychosis?. British Journal of Psychiatry. 2004;184(4):287–288. doi:10.1192/bjp.184.4.287. PMID 15056569.
- Selten JP, Cantor-Graae E, Kahn RS. Migration and schizophrenia. Current Opinion in Psychiatry. 2007;20(2):111–115. doi:10.1097/YCO.0b013e328017f68e. PMID 17278906.
- Gregg L, Barrowclough C, Haddock G. Reasons for increased substance use in psychosis. Clin Psychol Rev. 2007;27(4):494–510. doi:10.1016/j.cpr.2006.09.004. PMID 17240501.
- Cannabis Use and Earlier Onset of Psychosis: A Systematic Meta-analysis.. Archives of general psychiatry. 2011 Feb 7. PMID 21300939.
- Leweke FM, Koethe D. Cannabis and psychiatric disorders: it is not only addiction. Addict Biol. 2008;13(2):264–75. doi:10.1111/j.1369-1600.2008.00106.x. PMID 18482435.
- Moore THM, Zammit S, Lingford-Hughes A et al. . Cannabis use and risk of psychotic or affective mental health outcomes: a systematic review. Lancet. 2007;370(9584):319–328. doi:10.1016/S0140-6736(07)61162-3. PMID 17662880.
- Sewell, RA (2009 Apr). "Cannabinoids and psychosis". International review of psychiatry (Abingdon, England). 21 (2): 152–62. doi:10.1080/09540260902782802. PMID 19367509. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Henquet, C (2008 Nov). "Gene-Environment Interplay Between Cannabis and Psychosis". Schizophrenia bulletin. 34 (6): 1111–21. doi:10.1093/schbul/sbn108. PMC 2632498. PMID 18723841. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Ben Amar M, Potvin S (2007 Jun). "Cannabis and psychosis: what is the link?". Journal of psychoactive drugs. 39 (2): 131–42. doi:10.1080/02791072.2007.10399871. PMID 17703707. Check date values in:
|date=(help) - Larson, Michael. WebMD. Alcohol-Related Psychosis; 2006-03-30 [cited September 27, 2006].
- Sagud, M (2009 Sep). "Smoking and schizophrenia". Psychiatria Danubina. 21 (3): 371–5. PMID 19794359. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - سادوک، بنجامین جیمز؛ سادوک، ویرجینیا آلکوت؛ روئیز، پدرو (۱۳۹۴). خلاصه روانپزشکی. ترجمهٔ دکتر فرزین رضاعی. تهران: ارجمند. صص. ۵۵۵. شابک ۹۷۸۶۰۰۲۰۰۴۴۳۷.
- Yolken R.. Viruses and schizophrenia: a focus on herpes simplex virus.. Herpes. 2004;11(Suppl 2):83A–88A. PMID 15319094.
- Broome MR, Woolley JB, Tabraham P, et al. . What causes the onset of psychosis?. Schizophr. Res.. 2005;79(1):23–34. doi:10.1016/j.schres.2005.02.007. PMID 16198238.
- Bentall RP, Fernyhough C, Morrison AP, Lewis S, Corcoran R. Prospects for a cognitive-developmental account of psychotic experiences. Br J Clin Psychol. 2007;46(Pt 2):155–73. doi:10.1348/014466506X123011. PMID 17524210.
- Kurtz MM. Neurocognitive impairment across the lifespan in schizophrenia: an update. Schizophrenia Research. 2005;74(1):15–26. doi:10.1016/j.schres.2004.07.005. PMID 15694750.
- Cohen AS, Docherty NM. Affective reactivity of speech and emotional experience in patients with schizophrenia. Schizophrenia Research. 2004;69(1):7–14. doi:10.1016/S0920-9964(03)00069-0. PMID 15145465.
- Horan WP, Blanchard JJ. Emotional responses to psychosocial stress in schizophrenia: the role of individual differences in affective traits and coping. Schizophrenia Research. 2003;60(2–3):271–83. doi:10.1016/S0920-9964(02)00227-X. PMID 12591589.
- Smith B, Fowler DG, Freeman D,et al. . Emotion and psychosis: links between depression, self-esteem, negative schematic beliefs and delusions and hallucinations. Schizophr. Res.. 2006;86(1–3):181–8. doi:10.1016/j.schres.2006.06.018. PMID 16857346.
- Beck, AT. A Cognitive Model of Schizophrenia. Journal of Cognitive Psychotherapy. 2004;18(3):281–88. doi:10.1891/jcop.18.3.281.65649.
- Bell V, Halligan PW, Ellis HD. Explaining delusions: a cognitive perspective. Trends in Cognitive Science. 2006;10(5):219–26. doi:10.1016/j.tics.2006.03.004. PMID 16600666.
- Freeman D, Garety PA, Kuipers E, Fowler D, Bebbington PE, Dunn G. Acting on persecutory delusions: the importance of safety seeking. Behav Res Ther. 2007;45(1):89–99. doi:10.1016/j.brat.2006.01.014. PMID 16530161.
- Kuipers E, Garety P, Fowler D, Freeman D, Dunn G, Bebbington P. Cognitive, emotional, and social processes in psychosis: refining cognitive behavioral therapy for persistent positive symptoms. Schizophr Bull. 2006;32 Suppl 1:S24–31. doi:10.1093/schbul/sbl014. PMID 16885206.
- Kircher, Tilo and Renate Thienel. The Boundaries of Consciousness. Amsterdam: Elsevier; 2006. ISBN 0-444-52876-8. Functional brain imaging of symptoms and cognition in schizophrenia. p. 302.
- Coyle 2006, p. 878
- Green MF. Cognitive impairment and functional outcome in schizophrenia and bipolar disorder. Journal of Clinical Psychiatry. 2006;67(Suppl 9):3–8. PMID 16965182.
- Insel TR. Rethinking schizophrenia. Nature. 2010;468(7321):187–93. doi:10.1038/nature09552. PMID 21068826.
- Laruelle M, Abi-Dargham A, van Dyck CH, et al. . Single photon emission computerized tomography imaging of amphetamine-induced dopamine release in drug-free schizophrenic subjects. Proc. Natl. Acad. Sci. U.S.A.. 1996;93(17):9235–40. doi:10.1073/pnas.93.17.9235. PMID 8799184.
- Jones HM, Pilowsky LS. Dopamine and antipsychotic drug action revisited. British Journal of Psychiatry. 2002;181:271–275. doi:10.1192/bjp.181.4.271. PMID 12356650.
- Konradi C, Heckers S. Molecular aspects of glutamate dysregulation: implications for schizophrenia and its treatment. Pharmacology and Therapeutics. 2003;97(2):153–79. doi:10.1016/S0163-7258(02)00328-5. PMID 12559388.
- Lahti AC, Weiler MA, Tamara Michaelidis BA, Parwani A, Tamminga CA. Effects of ketamine in normal and schizophrenic volunteers. Neuropsychopharmacology. 2001;25(4):455–67. doi:10.1016/S0893-133X(01)00243-3. PMID 11557159.
- Coyle JT, Tsai G, Goff D. Converging evidence of NMDA receptor hypofunction in the pathophysiology of schizophrenia. Annals of the New York Academy of Sciences. 2003;1003:318–27. doi:10.1196/annals.1300.020. PMID 14684455.
- Tuominen HJ, Tiihonen J, Wahlbeck K. Glutamatergic drugs for schizophrenia: a systematic review and meta-analysis. Schizophrenia Research. 2005;72(2–3):225–34. doi:10.1016/j.schres.2004.05.005. PMID 15560967.
- Jakobsen KD, Frederiksen JN, Hansen T, et al. . Reliability of clinical ICD-10 schizophrenia diagnoses. Nordic Journal of Psychiatry. 2005;59(3):209–12. doi:10.1080/08039480510027698. PMID 16195122.
- American Psychiatric Association. Diagnostic and statistical manual of mental disorders: DSM-IV. Washington, DC: American Psychiatric Publishing, Inc.; 2000 [cited 2008-07-04]. ISBN 0-89042-024-6. Schizophrenia. بایگانیشده در ۱۱ ژوئن ۲۰۰۸ توسط Wayback Machine
- انجمن روانپزشکی آمریکا DSM-5 Work Groups (2010)Proposed Revisions –Schizophrenia and Other Psychotic Disorders. Retrieved 17 February 2010.
- The ICD-10 Classification of Mental and Behavioural Disorders [pdf]; p. 26.
- Pope HG. Distinguishing bipolar disorder from schizophrenia in clinical practice: guidelines and case reports. Hospital and Community Psychiatry. 1983 [cited 2008-02-24];34:322–28.
- McGlashan TH. Testing DSM-III symptom criteria for schizotypal and borderline personality disorders. Archives of General Psychiatry. 1987;44(2):143–8. PMID 3813809.
- Bottas A. Comorbidity: Schizophrenia With Obsessive-Compulsive Disorder. Psychiatric Times. April 15, 2009;26(4).
- Marshall M, Rathbone J. Early intervention for psychosis. Cochrane Database Syst Rev. 2006;(4):CD004718. doi:10.1002/14651858.CD004718.pub2. PMID 17054213.
- de Koning MB, Bloemen OJ, van Amelsvoort TA, et al. . Early intervention in patients at ultra high risk of psychosis: benefits and risks. Acta Psychiatr Scand. 2009;119(6):426–42. doi:10.1111/j.1600-0447.2009.01372.x. PMID 19392813.
- Arseneault L, Cannon M, Witton J, Murray RM (2004). "Causal association between cannabis and psychosis: examination of the evidence". Br J Psychiatry. 184 (2): 110–7. doi:10.1192/bjp.184.2.110. PMID 14754822. Unknown parameter
|month=ignored (help) - Arendt, M (2005 Dec). "Cannabis-induced psychosis and subsequent schizophrenia-spectrum disorders: follow-up study of 535 incident cases". The British journal of psychiatry: the journal of mental science. 187 (6): 510–5. doi:10.1192/bjp.187.6.510. PMID 16319402. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - Kirkbride, JB (2011 Mar). "The Prevention of Schizophrenia—What Can We Learn From Eco-Epidemiology?". Schizophrenia bulletin. 37 (2): 262–71. doi:10.1093/schbul/sbq120. PMC 3044619. PMID 20974748. Archived from the original on ۲۴ آوریل ۲۰۱۲. Retrieved ۱۰ اکتبر ۲۰۱۳. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - McGrath, JJ (2011 Dec 1). "The search for modifiable risk factors for schizophrenia". The American Journal of Psychiatry. 168 (12): 1235–8. doi:10.1176/appi.ajp.2011.11081300. PMID 22193665. Unknown parameter
|coauthors=ignored (|author=suggested) (help); Check date values in:|date=(help) - McGurk SR, Mueser KT, Feldman K, Wolfe R, Pascaris A. Cognitive training for supported employment: 2–3 year outcomes of a randomized controlled trial.. American Journal of Psychiatry. 2007;164(3):437–41. doi:10.1176/appi.ajp.164.3.437. PMID 17329468.
- Gorczynski P, Faulkner G. Exercise therapy for schizophrenia. Cochrane Database Syst Rev. 2010;(5):CD004412. doi:10.1002/14651858.CD004412.pub2. PMID 20464730.
- "Schizophrenia Fact sheet N°397". WHO. September 2015. Archived from the original on 18 October 2016. Retrieved 3 February 2016.
- Kane JM, Correll CU (2010). "Pharmacologic treatment of schizophrenia". Dialogues in Clinical Neuroscience. 12 (3): 345–57. PMC 3085113. PMID 20954430.
- «نسخه آرشیو شده». بایگانیشده از اصلی در ۴ مارس ۲۰۱۶. دریافتشده در ۱۳ مه ۲۰۲۰.
- National Collaborating Centre for Mental Health. Gaskell and the British Psychological Society. Schizophrenia: Full national clinical guideline on core interventions in primary and secondary care [PDF]; 2009-03-25 [cited 2009-11-25].
- Tandon R, Keshavan MS, Nasrallah HA. Schizophrenia, "Just the Facts": what we know in 2008 part 1: overview. Schizophrenia Research. 2008;100(1–3):4–19. doi:10.1016/j.schres.2008.01.022. PMID 18291627.
- Leucht, Stefan (1 May 2012). "Antipsychotic drugs versus placebo for relapse prevention in schizophrenia: a systematic review and meta-analysis". The Lancet. doi:10.1016/S0140-6736(12)60239-6. Unknown parameter
|coauthors=ignored (|author=suggested) (help) - Kane JM, Correll CU. Pharmacologic treatment of schizophrenia. Dialogues Clin Neurosci. 2010;12(3):345–57. PMID 20954430.
- Schultz SH, North SW, Shields CG. Schizophrenia: a review. Am Fam Physician. 2007;75(12):1821–9. PMID 17619525.
- Wahlbeck K, Cheine MV, Essali A. Clozapine versus typical neuroleptic medication for schizophrenia. The Cochrane Database of Systematic Reviews. 2007;(2):CD000059. doi:10.1002/14651858.CD000059. PMID 10796289.
- Tandon R, Belmaker RH, Gattaz WF, et al. . World Psychiatric Association Pharmacopsychiatry Section statement on comparative effectiveness of antipsychotics in the treatment of schizophrenia. Schizophr. Res.. ۲۰۰۸;100(۱–۳):۲۰–۳۸. doi:10.1016/j.schres.2007.11.033. PMID 18243663.
- Chwastiak LA, Tek C. The unchanging mortality gap for people with schizophrenia. Lancet. 2009;374(9690):590–2. doi:10.1016/S0140-6736(09)61072-2. PMID 19595448.
- Ananth J, Parameswaran S, Gunatilake S, Burgoyne K, Sidhom T. Neuroleptic malignant syndrome and atypical antipsychotic drugs. Journal of Clinical Psychiatry. 2004;65(4):464–70. doi:10.4088/JCP.v65n0403. PMID 15119907.
- McEvoy JP. Risks versus benefits of different types of long-acting injectable antipsychotics. J Clin Psychiatry. 2006;67 Suppl 5:15–8. PMID 16822092.
- Pharoah F, Mari J, Rathbone J, Wong W. Family intervention for schizophrenia. Cochrane Database Syst Rev. 2010;12:CD000088. doi:10.1002/14651858.CD000088.pub3. PMID 21154340.
- Medalia A, Choi J. Cognitive remediation in schizophrenia.. Neuropsychology Rev. 2009;19(3):353–364. doi:10.1007/s11065-009-9097-y. PMID 19444614.
- Dixon LB, Dickerson F, Bellack AS, et al. . The 2009 schizophrenia PORT psychosocial treatment recommendations and summary statements. Schizophr Bull. 2010;36(1):48–70. doi:10.1093/schbul/sbp115. PMID 19955389.
- Lynch D, Laws KR, McKenna PJ. Cognitive behavioural therapy for major psychiatric disorder: does it really work? A meta-analytical review of well-controlled trials. Psychol Med. 2010;40(1):9–24. doi:10.1017/S003329170900590X. PMID 19476688.
- Jones C, Cormac I, Silveira da Mota Neto JI, Campbell C. Cognitive behaviour therapy for schizophrenia. Cochrane Database Syst Rev. 2004;(4):CD000524. doi:10.1002/14651858.CD000524.pub2. PMID 15495000.
- Ruddy R, Milnes D. Art therapy for schizophrenia or schizophrenia-like illnesses.. Cochrane Database Syst Rev. 2005;(4):CD003728. doi:10.1002/14651858.CD003728.pub2. PMID 16235338.
- Ruddy RA, Dent-Brown K. Drama therapy for schizophrenia or schizophrenia-like illnesses.. Cochrane Database Syst Rev. 2007;(1):CD005378. doi:10.1002/14651858.CD005378.pub2. PMID 17253555.
- Saha S, Chant D, McGrath J. A systematic review of mortality in schizophrenia: is the differential mortality gap worsening over time?. Arch. Gen. Psychiatry. 2007;64(10):1123–31. doi:10.1001/archpsyc.64.10.1123. PMID 17909124.
- Ustun TB. Multiple-informant ranking of the disabling effects of different health conditions in 14 countries. لنست. 1999;354(9173):111–15. doi:10.1016/S0140-6736(98)07507-2. PMID 10408486.
- Warner R. Recovery from schizophrenia and the recovery model. Curr Opin Psychiatry. 2009;22(4):374–80. doi:10.1097/YCO.0b013e32832c920b. PMID 19417668.
- Menezes NM, Arenovich T, Zipursky RB. A systematic review of longitudinal outcome studies of first-episode psychosis. Psychol Med. 2006;36(10):1349–62. doi:10.1017/S0033291706007951. PMID 16756689.
- Isaac M, Chand P, Murthy P. Schizophrenia outcome measures in the wider international community. Br J Psychiatry Suppl. 2007;50:s71–7. PMID 18019048.
- Cohen A, Patel V, Thara R, Gureje O. Questioning an axiom: better prognosis for schizophrenia in the developing world?. Schizophr Bull. 2008;34(2):229–44. doi:10.1093/schbul/sbm105. PMID 17905787.
- Burns J. Dispelling a myth: developing world poverty, inequality, violence and social fragmentation are not good for outcome in schizophrenia. Afr J Psychiatry (Johannesbg). 2009;12(3):200–5. PMID 19894340.
- Palmer BA, Pankratz VS, Bostwick JM. The lifetime risk of suicide in schizophrenia: a reexamination. Archives of General Psychiatry. 2005;62(3):247–53. doi:10.1001/archpsyc.62.3.247. PMID 15753237.
- Carlborg A, Winnerbäck K, Jönsson EG, Jokinen J, Nordström P. Suicide in schizophrenia. Expert Rev Neurother. 2010;10(7):1153–64. doi:10.1586/ern.10.82. PMID 20586695.
- American Psychiatric Association. Task Force on DSM-IV. (2000). Diagnostic and statistical manual of mental disorders: DSM-IV-TR. American Psychiatric Pub. ISBN 978-0-89042-025-6. p. 304
- De Leon J, Diaz FJ. A meta-analysis of worldwide studies demonstrates an association between schizophrenia and tobacco smoking behaviors. Schizophrenia research. 2005;76(2-3):135–57. doi:10.1016/j.schres.2005.02.010. PMID 15949648.
- Keltner NL, Grant JS. Smoke, Smoke, Smoke That Cigarette. Perspectives in Psychiatric Care. 2006;42(4):256. doi:10.1111/j.1744-6163.2006.00085.x. PMID 17107571.
- McCloughen, A (2003). "The association between schizophrenia and cigarette smoking: a review of the literature and implications for mental health nursing practice". International journal of mental health nursing 12 (2): 119–29.
- American Psychiatric Association. Task Force on DSM-IV. (2000). Diagnostic and statistical manual of mental disorders: DSM-IV-TR. American Psychiatric Pub. ISBN 978-0-89042-025-6. p. 314
- World Health Organization. Schizophrenia; 2011 [cited February 27, 2011].
- Castle D, Wessely S, Der G, Murray RM. The incidence of operationally defined schizophrenia in Camberwell, 1965–84. The British Journal of Psychiatry. 1991;159:790–4. doi:10.1192/bjp.159.6.790. PMID 1790446.
- Kumra S, Shaw M, Merka P, Nakayama E, Augustin R. Childhood-onset schizophrenia: research update. Canadian Journal of Psychiatry. 2001;46(10):923–30. PMID 11816313.
- Hassett Anne, et al. (eds). Psychosis in the Elderly. London: Taylor and Francis.; 2005. ISBN 1-84184-394-6. p. 6.
- اسکیزوفرنی (جنون جوانی) http://www.ravanpajoh.com/index.php?option=com_content&task=view&id=1519&Itemid=65 بایگانیشده در ۱۷ آوریل ۲۰۱۳ توسط Wayback Machine
- پیدا و پنهان اسکیزوفرنی http://www.tebyan.net/index.aspx?pid=100470
- موللی ۱۱۸
